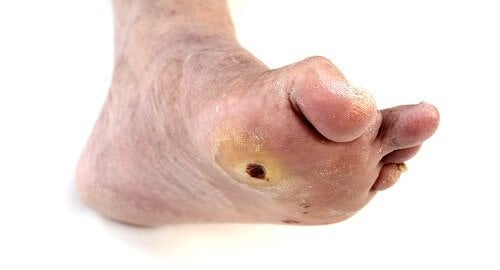
Diabetischer Fuß
Der diabetische Fuß ist eine Komplikation infolge von Diabetes und die häufigste Ursache für Unterschenkel- beziehungsweise Fußamputationen in Deutschland. Da kleinere Fußbeschwerden bei Diabetikern leichter entstehen und oftmals unbemerkt bleiben, kann es in der Folge zu schweren Entzündungen und Geschwüren kommen. Zur Vorbeugung eines diabetischen Fußes sind neben optimal eingestellten Blutzuckerwerten die regelmäßige Pflege und Untersuchungen wichtig. Wie ein diabetischer Fuß entsteht, wie Sie die Symptome erkennen und welche Therapie möglich ist, lesen Sie hier.
Definition: Was ist ein diabetischer Fuß?
Der diabetische Fuß wird in der Fachsprache auch als diabetisches Fußsyndrom (DFS) bezeichnet. Menschen mit Diabetes leiden häufig an Durchblutungsstörungen oder Nervenschäden (diabetische Polyneuropathie) in den Füßen. Infolge der schlechten Durchblutung sind die Füße trocken und rissig, sodass Erreger leicht in die Haut eindringen können und Wunden schlechter abheilen. Die Empfindungsstörungen führen dazu, dass die Schmerzwahrnehmung beeinträchtigt ist und Verletzungen oft erst bemerkt werden, wenn sich Entzündungen oder Geschwüre gebildet haben. Darüber hinaus ist das Immunsystem infolge der Erkrankung oft geschwächt, was Infektionen ebenfalls begünstigt.
Laut Definition spricht man von einem diabetischen Fuß, wenn es infolge der erhöhten Blutzuckerwerte bei einem Diabetes mellitus zu krankhaften Veränderungen an den Füßen kommt, beispielsweise zu großflächigen Wunden oder Infektionen. Es handelt sich dabei um ein sehr vielfältiges Krankheitsbild. Die Ursache können entweder Nervenschäden (neuropathischer diabetischer Fuß) oder Durchblutungsstörungen (ischämischer diabetischer Fuß) oder eine Kombination aus beidem sein.
Meist sind Menschen mit Diabetes Typ 2 betroffen. Je länger die Erkrankung besteht und je schlechter der Blutzucker eingestellt ist, desto wahrscheinlicher ist die Entstehung des diabetischen Fußsyndroms.
Wie entsteht ein diabetischer Fuß?
Bei einem diabetischen Fuß genügt oft ein kleiner Auslöser, wie eine Verletzung, ein eingewachsener Zehennagel, eine Druckstelle oder auch eine Pilzinfektion, die sich unbemerkt verschlimmert. Oft kommen die Fußläsionen bei Diabetikern durch ungeeignetes Schuhwerk und falsche Fußpflege zustande. Häufig leiden Betroffene zusätzlich an Sehstörungen, sodass Fußprobleme wie Hautrötungen und Schwellungen nicht gleich erkannt werden.
Grundsätzlich muss beim diabetischen Fuß immer zwischen den beiden möglichen Ursachen – Nervenschäden oder mangelnde Durchblutung – unterschieden werden. Diese Unterscheidung ist wichtig, da sowohl die Symptome verschieden sind als auch die Behandlung sich danach richtet. Bei Durchblutungsstörungen gelten Laufen und Bewegung als wichtigste Therapie, dagegen muss der neuropathisch geschädigte Fuß unbedingt ruhiggestellt werden.
Periphere Polyneuropathie (PNP) als Ursache
Bei Diabetikern kann es durch Schäden an den feinen Nervenendigungen der Füße zu einer gestörten Wahrnehmungsempfindung für Berührung, Temperatur und Schmerz kommen. Fußverletzungen werden so häufig nicht rechtzeitig bemerkt.
Betroffene merken dann beispielsweise nicht, dass sie – oft über Tage – auf einer Reißzwecke, einem Steinchen oder einem Kronkorken im Schuh herumlaufen. Auch Blasen durch zu enge oder schlecht sitzende Schuhe sowie Verbrennungen durch heiße Bäder oder Wärmflaschen werden häufig zu spät erkannt und verursachen große Probleme.
Fehlender Schutzmantel durch trockene und rissige Füße
Die Haut des diabetischen Fußes weist aufgrund der sogenannten autonomen Neuropathie eine verminderte Talg- und Schweißproduktion auf, ist also sehr trocken und rissig. Trockene Haut reißt jedoch schneller ein und bietet Bakterien und Pilzen ideale Lebensbedingungen – es drohen schwere Infektionen.
Fehlbelastungen führen zu Verformungen des Fußes
Eine weiteres Problem: Fehlbelastungen des Fußes aufgrund der Nervenschädigungen können bis zu Verformungen oder Deformierungen des Fußes führen, wie zum Beispiel:
- Hammerzehen
- Krallenzehen
- Hallux valgus
- Charcot-Fuß
Durch die Fehlbelastung kommt es außerdem zu einer vermehrten Hornhautbildung. Unter diesen Schwielen können sich Infektionen ausbreiten, die in sehr kurzer Zeit zu schwerwiegenden Komplikationen führen können. Die Gefahr: Eine Wunde kann oberflächlich klein aussehen, darunter verbirgt sich jedoch eine große Infektion. Wichtig ist deshalb, die Hornhaut regelmäßig und äußerst vorsichtig zu entfernen.
Wie erkenne ich einen neuropathischen diabetischen Fuß?
Warnzeichen für einen neuropathischen diabetischen Fuß sind:
- sehr trockene Haut
- Schwielen und Schwellungen
- warme und rosige Füße
- verminderte Sensibilität, also Unempfindlichkeit, beispielsweise gegenüber Temperaturunterschieden
- Empfindungsstörungen, beispielsweise Taubheit, Kribbeln, Stechen oder Brennen
- schmerzlose Verletzungen, die oft unbemerkt bleiben und sich dadurch verschlimmern
- starke Hornhautbildung
- Fehlstellungen der Füße
Diese Symptome gelten nicht nur als mögliche Hinweise auf einen diabetischen Fuß bei einem bereits diagnostizierten Diabetes. Sie können jedoch auch dazu beitragen, einen nicht entdeckten Diabetes festzustellen.
Periphere arterielle Verschlusskrankheit (pAVK) als Ursache
Die zweite mögliche Ursache eines diabetischen Fußes sind Durchblutungsstörungen. Eine mangelnde Durchblutung wird auch als Ischämie bezeichnet. Auch der Begriff diabetische Angiopathie wird in diesem Zusammenhang verwendet, er bezeichnet die Gefäßschädigungen infolge von Diabetes. Zurückzuführen ist die Durchblutungsstörung in den Füßen auf die sogenannte periphere arterielle Verschlusskrankheit, bei der der Blutfluss in die Beine durch Ablagerungen in den Gefäßwänden verengt wird.
In vielen Fällen besteht eine periphere Durchblutungsstörung bereits dann, wenn der Diabetes diagnostiziert wird. Am schlechtesten durchblutet sind meist die Zehen und Zehenspitzen.
Bei arteriellen Durchblutungsstörungen kann mit durchblutungsfördernden Maßnahmen oder auch gefäßchirurgischen Eingriffen versucht werden, die Durchblutung wieder zu fördern und die Gliedmaßen zu erhalten.
Symptome der Durchblutungsstörung in den Füßen
Warnzeichen von peripheren Durchblutungsstörungen sind:
- Betroffene haben oft blasse, bläulich verfärbte Füße.
- Die Haut an den Füßen fühlt sich oft kühl an.
- Mitunter ist der Puls an den Fußarterien nicht ertastbar.
- Verletzungen werden als äußerst schmerzhaft empfunden und heilen schlecht ab, vor allem an den Zehen und Fersen.
- Oft führen schon kleinste Verletzungen zu einer Entzündung oder einem Geschwür (Ulkus). Stirbt das umliegende Gewebe ab, wird es pechschwarz und sieht wie verbrannt aus – man bezeichnet dies als Nekrose oder diabetisches Gangrän.
- Füße und Beine schmerzen auch bei geringen Belastungen, diese vergehen jedoch in Ruhe wieder.
Da die Betroffenen häufig stehen bleiben, bis der Schmerz wieder verflogen ist, und manche dies wie einen Schaufensterbummel aussehen lassen, wird die Erkrankung auch als Schaufensterkrankheit (Claudicatio intermittens) bezeichnet.
Kombination beider Formen
Bei etwa einem Viertel aller Betroffenen liegt eine Kombination von Neuropathie und Durchblutungsstörungen als Auslöser des diabetischen Fußsyndroms vor.
Wenn neben der Nervenfunktion auch die Durchblutung gestört ist, sind die Wunden an den diabetischen Füßen sehr schwer zu behandeln. Denn die typischen Symptome einer Durchblutungsstörung treten zwar auf, können durch die Kombination mit der Neuropathie und das deshalb reduzierte Schmerzempfinden jedoch unbemerkt bleiben.
Wichtig ist daher, dass schon bei der Diagnose Diabetes auf Warnzeichen für ein diabetisches Fußsyndrom geachtet wird.
Diabetischer Fuß: Untersuchung beim Arzt
Jeder Diabetiker sollte seine Füße täglich anschauen und nach Druckstellen und Verletzungen abtasten. Wer diese Kontrolle der Füße selbst nicht durchführen kann, sollte andere Menschen um Hilfe bitten oder eine professionelle Fußpflege in Anspruch nehmen.
Der Arzt sollte die Füße von Typ-1-Diabetikern nach längerer Krankheitsdauer beziehungsweise von Typ-2-Diabetikern mindestens einmal pro Quartal untersuchen, wenigstens einmal pro Jahr sollte er das Vibrationsempfinden als Maß der Neuropathie prüfen.
Außerdem untersucht der Arzt die Füße auf:
- Beschaffenheit der Haut (trocken, rissig)
- Hautveränderungen
- Druckstellen
- Schwielen
- Pilzinfektionen (Fußpilz, Nagelpilz)
- Verletzungen
- Veränderungen in Fußästhetik und -motorik
Des Weiteren wird er die Fußpulse ertasten, um die Durchblutung zu überprüfen. Bei nicht tastbaren Fußpulsen sollte eine sogenannte Doppler-Druckmessung durchgeführt werden.
Neurologische Untersuchung des diabetischen Fußes
Die neurologische Untersuchung beim Arzt ist wenig aufwendig, aber sehr effektiv:
- Als wichtigstes Instrument steht das 10-g-Monofilament nach Semmes-Weinstein zur Verfügung. Ein Nylonfaden wird auf den Untersuchungspunkt gedrückt. Bei einem Auflagegewicht von genau 10 g biegt er sich durch. Spürt der Patient diesen Druck nicht, ist von einer Gefährdung seines Fußes durch Neuropathie auszugehen. Zunächst sollte dem Patienten am Unterarm demonstriert werden, was er spüren sollte.
- Überprüfung der Thermosensibilität mit dem Tip-Therm®. Dieses Gerät hat ein Metall- und ein Kunststoffende. Zwischen den beiden Enden besteht eine Temperaturdifferenz. Die Differenz spürt der Patient, wenn er ein normales Temperaturempfinden hat.
- Stimmgabel nach Rydell-Seiffer: Wenigstens einmal im Jahr soll der Arzt das Vibrationsempfinden als Maß der Neuropathie prüfen. Mit der auf 64 Hz gedämpften Stimmgabel wird das Vibrationsempfinden an verschiedenen Punkten getestet.
Für die drei genannten Untersuchungen ist es sinnvoll, dass der Betroffene die Augen schließt, um sich ganz auf das Empfinden am Fuß konzentrieren zu können. Auch der Reflexhammer ist übrigens ein wichtiges Instrument zur Beurteilung der Neuropathie, denn der Achillessehnenreflex kann schon sehr früh erloschen sein.
Diabetisches Fußsyndrom: Stadien
Wird ein diabetisches Fußsyndrom diagnostiziert, wird der Arzt das Stadium feststellen. Dabei erfolgt die Einteilung nach der Wagner-Armstrong Klassifikation:
Nach Armstrong werden die Stadien A bis D unterschieden, bei denen Infektionen und Durchblutungsstörungen einbezogen werden:
- A: Es liegt keine Läsion vor
- B: Läsion mit Infektion
- C: Läsion mit Ischämie (Mangeldurchblutung)
- D: Läsion mit Infektion und Ischämie
Zusätzlich wird die Tiefe der Wunde, die infolge des diabetischen Fußes entstanden ist, nach Wagner in verschiedene Grade eingeteilt:
- 0: Es liegt keine Verletzung vor, nur eine Druckstelle oder Fehlstellung
- 1: Es besteht eine oberflächliche Wunde
- 2: Die Wunde reicht bis zur Sehne oder Gelenkkapsel
- 3: Es liegen Schädigungen der Knochen und/oder Gelenke vor
- 4: Es gibt teilweise abgestorbenes Gewebe (Nekrose) im Vorderfuß- oder Fersenbereich
- 5. Es liegt eine Nekrose am gesamten Fuß vor
Therapie beim diabetischen Fußsyndrom
Die Behandlung bei einem Diabetischen Fuß sollte immer durch Fachleute erfolgen. Welche Therapie erforderlich ist, richtet sich in der Einteilung nach Wagner nach dem Grad der Wunde:
- Grad 0 – Anfangsstadium: Es sollte eine regelmäßige Kontrolle erfolgen.
- Grad 1 und 2 – Wundversorgung: Die Behandlung der Wunde sowie die Druckentlastung stehen im Vordergrund. Dabei sollte die Blutversorgung an der betroffenen Stelle normalisiert werden, um die Heilung zu unterstützen. Gegebenenfalls wird zur Wundversorgung Gewebe entfernt oder es kommt Unterdruck zur Behandlung der Wunde zum Einsatz (Vakuumtherapie).
- Grad 3 – Antibiose: Zusätzlich sollte eine Therapie mit Antibiotika erfolgen.
- Grad 4 und 5 – Amputation: Das Aufsteigen der Entzündung kann oft nur durch eine Amputation verhindert werden.
Bei der Behandlung des diabetischen Fußsyndroms ist eine Amputation manchmal der letzte Ausweg, wenn alle anderen Therapieoptionen ausgeschöpft sind. Dennoch ist das Ziel, eine größere Amputation zu vermeiden, da dies die Lebenserwartung verkürzen kann. Je nach Fortschritt der Nekrose kann es beispielsweise ausreichen, den Zeh zu amputieren, mitunter muss jedoch auch der gesamte Fuß oder Teile des Unterschenkels abgenommen werden.
Ursachen beheben
Neben der Therapie der akuten Wunde können Maßnahmen zur Bekämpfung der Ursachen erforderlich sein, beispielsweise das operative Beheben von Fehlstellungen der Füße. In jedem Fall sollte der Blutzuckerwert richtig eingestellt werden, um ein Fortschreiten zu verhindern. Auch Cholesterin- und Blutdruckwerte sollten gegebenenfalls mit einer entsprechenden Therapie gesenkt werden.
Eine bereits vorhandene Nervenschädigung ist nicht heilbar, Durchblutungsstörungen lassen sich jedoch oftmals behandeln. Dazu kommen unter anderem auch Medikamente wie Blutverdünner zum Einsatz. Durch entsprechende Schulung können Diabetiker lernen, einem diabetischen Fußsyndrom vorzubeugen.
Diabetischer Fuß: So können Sie vorbeugen
Da ein diabetischer Fuß in einem fortgeschrittenen Stadium oftmals schwierig oder nicht mehr zu behandeln ist, ist Vorbeugung das A und O. Beachten Sie dazu folgende Tipps:
- Kontrollieren Sie jeden Tag gründlich Ihre Füße auf Veränderungen und Anzeichen von Durchblutungs- oder Nervenstörungen und nehmen Sie regelmäßig Vorsorgetermine beim Arzt wahr.
- Achten Sie schon auf kleinste Verletzungen oder Veränderungen am Fuß und behandeln Sie diese sofort.
- Eine bestmögliche Blutzuckereinstellung hilft, die Ursachen des diabetischen Fußsyndroms zu beseitigen.
- Bei der Fußpflege, etwa dem Eincremen, der Pflege der Nägel und dem Entfernen von Hornhaut, gibt es einiges zu beachten. Hier erhalten Sie ausführliche Tipps zur richtigen Pflege der Füße.
- Reduzieren Sie Ihr Körpergewicht, um die Füße zu entlasten. Dazu trägt vor allem eine gesunde Ernährung bei.
- Verzichten Sie aufs Rauchen, da dies die Durchblutung beeinträchtigt.
- Legen Sie Ihre Füße regelmäßig hoch.
- Gezielte Fußübungen können die Durchblutung Ihrer Füße verbessern.
- Kaufen Sie atmungsaktive bequeme Schuhe, die nicht drücken oder scheuern und weder zu weit noch zu eng sind.
- Achten Sie bei der Auswahl Ihrer Strümpfe auf einen bequemen Sitz. Die Socken sollten nicht einschneiden oder scheuernde Nähte aufweisen. Zudem sollten sie aus Wolle oder Baumwolle bestehen und täglich gewechselt werden.
Mit diesen Tipps kann es gelingen, der Entstehung eines diabetischen Fußes von vorneherein vorzubeugen.