Wundrose (Erysipel)
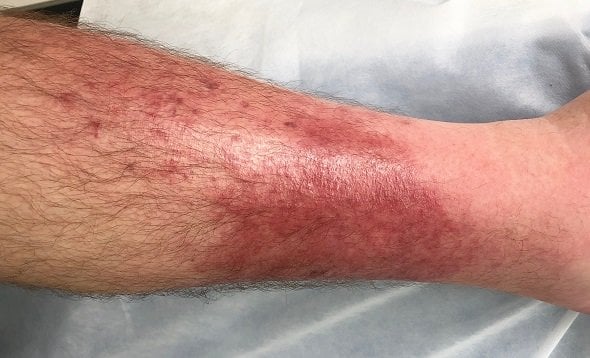
Eine Wundrose, auch bekannt als Erysipel oder Rotlauf, ist eine Hautinfektion, die meist am Bein, speziell am Fuß oder Unterschenkel, oder im Gesicht auftritt. Zu den Symptomen gehören unter anderem eine scharf begrenzte Rötung der betroffenen Stelle sowie Schmerzen, Fieber und ein allgemeines Krankheitsgefühl. Ursache der Wundrose ist ein Bakterienbefall, oft infolge einer kleinen Hautverletzung, etwa durch Fußpilz oder einen Insektenstich. Ohne eine frühzeitige Behandlung mit Antibiotika kann die Infektion schwerwiegende Folgen haben.
Was ist eine Wundrose?
Bei einer Wundrose (auch Erysipel oder Rotlauf) handelt es sich um eine durch Bakterien (meist Streptokokken) ausgelöste akute Infektion der Haut, die in der Regel nur die oberen Hautschichten betrifft. Kommt es zu einer Ausbreitung der Weichteilinfektion auf tieferes Bindegewebe und sogar auf Sehnen oder Muskeln, spricht man von einer Phlegmone.
Symptome: Wie sieht eine Wundrose aus?
Zu den typischen Symptomen der Wundrose zählt eine starke, glänzende sowie flammenförmige Rötung der Haut, die deutlich begrenzt und nicht eitrig ist. Die gezackte Form der Hautrötung entsteht dabei durch die Ausbreitung der Infektion entlang der Lymphgefäße. Die Entzündung breitet sich innerhalb kurzer Zeit flächig um die Eintrittsstelle des Erregers aus. Obwohl ein Erysipel am ganzen Körper auftreten kann, entstehen Wundrosen häufig am Bein (vor allem am Fuß und Unterschenkel), im Gesicht, am Arm oder Nabel.
Folgende Begleiterscheinungen einer Wundrose sind möglich:
- allgemeines Krankheitsgefühl und Müdigkeit
- Brennen, Jucken, Spannen oder Überwärmung der Haut
- schmerzhafte, druckempfindliche Schwellung der betroffenen Stelle
- Gelenk- und Kopfschmerzen oder Gliederschmerzen
- Fieber
- Frösteln bis hin zu Schüttelfrost
- Übelkeit
- Schwellung der naheliegenden Lymphknoten
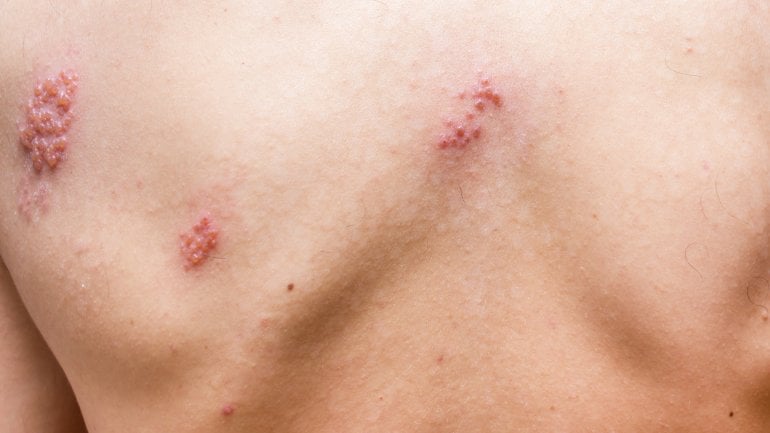
- Blasen oder Pusteln, kleine Einblutungen
Die genannten Symptome können, müssen aber nicht mit einer Wundrose einhergehen. Auch ein unscheinbarer Verlauf ohne deutlich sichtbare Rötung und Begleiterscheinungen ist möglich. Besonders beim wiederholten Auftreten einer Wundrose bleiben die erkältungsähnlichen Symptome oft aus. Im Anfangsstadium zeigen sich manchmal erst die grippeähnlichen Begleiterscheinungen oder Schmerzen an der betroffenen Stelle, noch bevor sichtbare Symptome auftreten.
Erysipel: Wie erfolgt die Diagnose?
Bei einer Wundrose kann ein*e Arzt*Ärztin die Diagnose oft bereits anhand der sichtbaren Symptome und körperlichen Beschwerden der betroffenen Person stellen. Bestandteil der Diagnostik ist immer auch die Suche nach der Eintrittspforte des Krankheitserregers, zum Beispiel einer Wunde oder Pilzinfektion.
Hinzu kommt eine Befragung beziehungsweise Untersuchung hinsichtlich etwaiger Risikofaktoren, also Begleit- oder Vorerkrankungen, die ein Erysipel begünstigen können. Zusätzlich können eine Blutuntersuchung oder (seltener) ein Abstrich die Diagnostik ergänzen und helfen, das Ausmaß der Entzündung oder den genauen Erreger zu ermitteln. Typisch für einen Rotlauf sind eine sogenannte Leukozytose, also eine erhöhte Anzahl der Leukozyten (weißen Blutkörperchen), sowie erhöhte Entzündungsparameter im Blut (CRP-Wert).
Abgrenzung von anderen Krankheiten
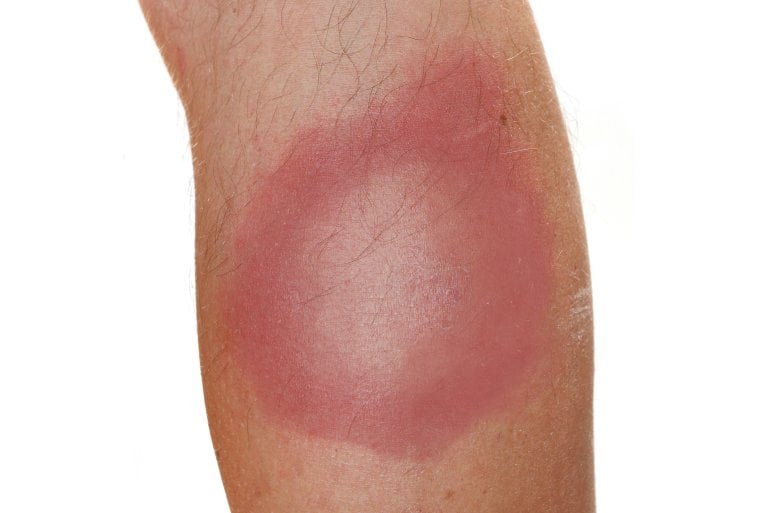
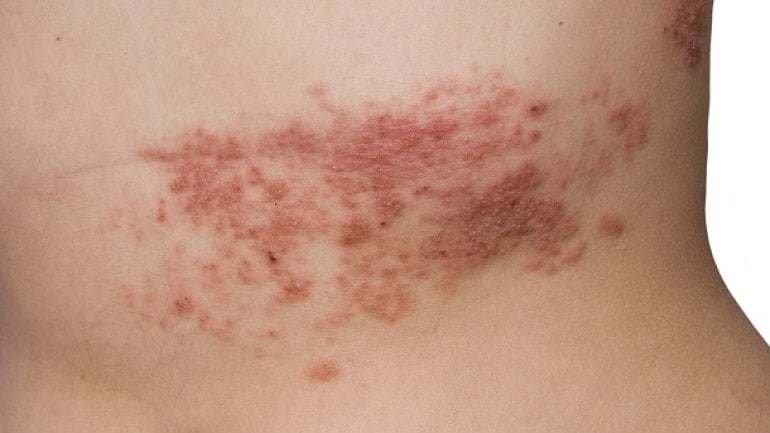
Zentraler Bestandteil der Diagnostik einer Wundrose ist die Abgrenzung von anderen Erkrankungen. Dazu gehören unter anderem:
- Gürtelrose (Herpes zoster)
- Phlegmone (eine eitrige Entzündung, oft infolge einer Wunde oder eines Geschwürs)
- nicht-infektiöse Entzündung bei chronischer Venenschwäche (am Unterschenkel)
- Venenentzündung oder Venenthrombose im Bein
- Rötung am Wundrand als Bestandteil der Wundheilung
- Borreliose (Wanderröte)
- allergische Reaktion (Kontaktdermatitis)
- nekrotisierende Fasziitis
Zudem ist auch im sprachlichen Sinne auf eine Abgrenzung zu achten: So wird ein Erysipel im Gesicht als "Gesichtsrose" bezeichnet. Mit diesem Begriff kann aber auch eine Gürtelrose im Gesicht gemeint sein.
Wundrose: Verlauf und Folgen
Im Verlauf eines Erysipels breiten sich die Erreger entlang der Lymphspalte und Lymphgefäße aus, wo sie Entzündungen auslösen, mit denen der Körper die Bakterien zu bekämpfen versucht. Erfolgt die Behandlung einer Wundrose nicht früh genug oder nicht ausreichend, drohen mitunter schwerwiegende Folgen. Die Erreger verteilen sich schnell im Körper und können verschiedene Komplikationen auslösen.
Mögliche Komplikationen bei einem Rotlauf sind unter anderem:
- Einblutungen und Blasen in den oberen Hautschichten
- Verkleben der Lymphwege (Lymphschwellung beziehungsweise Lymphödem bis hin zu Elephantiasis nostras)
- Venenentzündung
- Thrombose
- Ausbreitung in tiefere Hautschichten (Phlegmone)
- Sepsis (Blutvergiftung)
- Nieren- oder Herzinnenwandentzündung (Endokarditis)
- Hirnhautentzündung (Meningitis) oder Hirnvenenthrombose als seltene Folge einer Gesichtsrose
Tritt eine Wundrose nach dem Abklingen an der gleichen Stelle erneut auf, wird dies als Rückfall oder Rezidiv bezeichnet. Die Gefahr dafür ist besonders hoch, wenn zusätzliche Risikofaktoren, wie zum Beispiel Diabetes oder Venenkrankheiten, vorhanden sind.
Rotlauf: Frühzeitige Therapie mit Antibiotikum
Eine frühzeitige Behandlung einer Wundrose lässt diese meist nach einer Krankheitsdauer von einigen Tagen ausheilen. Im Rahmen der Therapie ist auch die gründliche Reinigung und Versorgung der Eintrittspforte des Keimes ist wichtig, um Rückfälle zu vermeiden. Dabei finden unter anderem kühlende, antiseptische Umschläge oder antibiotische Salben Anwendung.
Die Therapie einer Wundrose erfolgt in der Regel mit einem Antibiotikum, meist Penicillin. Das Medikament wird, je nach Schweregrad der Infektion, als Tablette oder intravenös verabreicht. Dafür kann mitunter eine stationäre Behandlung im Krankenhaus nötig sein.
Wie lange eine Wundrose dauert, ist von der Schwere der Infektion abhängig. Erfordert die Behandlung einen Aufenthalt im Krankenhaus, dauert dieser etwa eine Woche. Die Antibiose, also die Behandlung mithilfe von Antibiotika, erfolgt meist über eine Dauer von 10 bis 14 Tagen. Bei chronischer Wundrose hilft die Langzeitgabe von Antibiotika.
Weitere Maßnahmen beim Erysipel
Neben der Gabe von Antibiotika stehen folgende Maßnahmen zur Behandlung einer Wundrose zur Verfügung:
- entzündungshemmende und fiebersenkende Schmerzmittel wie Ibuprofen
- Spritzen mit Heparin zur Vorbeugung von Thrombose
- Lymphdrainagen, wenn nach dem Abheilen der Wundrose weiterhin ein Lymphstau besteht
- ein Kompressionsverband oder Stützstrümpfe verhindern nach dem Abschwellen der betroffenen Stelle, dass sich erneut Flüssigkeit im Gewebe einlagert
Oft wird das Ausmaß der Hautrötung mit einem Stift markiert, um deren Verlauf kontrollieren zu können.
Tipps zur Behandlung von Wundrose
Wer an einer Wundrose leidet, sollte die betroffene Stelle möglichst wenig bewegen, damit sich die Infektion nicht ausbreitet. Bettruhe kann daher zur Ruhigstellung empfehlenswert sein, erhöht aber auch das Risiko einer Thrombose. Diese Tipps sollten Betroffene außerdem beachten:
- Vermeiden Sie bei einer Gesichtsrose Sprech- und Kaubewegungen, zum Beispiel, indem Sie passierte Lebensmittel zu sich nehmen.
- Sind Arme oder Beine betroffen, sollten Sie diese erhöht lagern, um den Lymphabfluss zu verbessern.
- Kühlen Sie die betroffene Stelle. Aber Vorsicht: Zu starkes Kühlen könnte die Durchblutung der Gefäße behindern.
- Mit Hautcremes können Sie verhindern, dass Ihre Haut trocken und rissig wird.
Auch wenn viele Menschen Homöopathie bevorzugen: Eine Wundrose ist eine ernstzunehmende Krankheit, die immer einen Arztbesuch erfordert und mit Antibiotika behandelt werden muss. Homöopathische Salben können höchstens unterstützend zur Bekämpfung der Schwellung eingesetzt werden.
Ursachen: Wie bekommt man eine Wundrose?
Eine Wundrose ist eine akute bakterielle Hauterkrankung, die meist durch Streptokokken (seltener durch Staphylokokken) verursacht wird.
Oft leben die Bakterien bereits auf der Haut und gelangen durch kleine Hautverletzungen in den Körper, um sich in den oberen Hautschichten zu vermehren. Infolgedessen kommt es an den betroffenen Stellen zu Schwellungen und Rötungen der Haut.
Solche Eintrittspforten in der Haut entstehen oft infolge von Bagatellverletzungen, etwa einen Kratzer, einen Insektenstich oder eine Schnitt- oder Schürfwunde. Aber auch rissige Haut, eingerissene Mundwinkel, Ekzeme, Hautkrankheiten wie Neurodermitis oder Pilzinfektionen wie Fußpilz sind mögliche Auslöser bei einem Rotlauf. Darüber hinaus können die Bakterien auch durch größere Verletzungen wie Tierbisse oder infolge einer Operation in die Haut gelangen.
Wundrose ist nicht im üblichen Sinne ansteckend: Die Erreger können zwar von Mensch zu Mensch übertragen werden. Eine unverletzte Haut und ein gesundes Immunsystem können die Bakterien jedoch normalerweise abwehren. Daher besteht üblicherweise keine Ansteckungsgefahr.
Risikofaktoren für eine Wundrose
Besonders anfällig für die Erkrankung sind Menschen mit geschwächtem Immunsystem, beispielsweise infolge einer OP oder durch die Einnahme immunschwächender Medikamente, sowie Kinder und ältere Menschen. Auch bestimmte Krankheiten erhöhen das Risiko, an Wundrose zu erkranken. Zum Beispiel:
- Lymphödeme
- Diabetes mellitus
- Beinschwellungen und Venenkrankheiten
- Durchblutungsstörungen
Wundrosen vorbeugen
Eine Wundrose lässt sich nicht komplett vermeiden, aber man kann ihr vorbeugen, indem man die Risikofaktoren minimiert. Leiden Sie an einer Krankheit, welche ein Erysipel begünstigt, lassen Sie diese gut behandeln.
Untersuchen Sie sich selbst regelmäßig auf Verletzungen, vor allem an den Beinen. Gerade bei Diabetes ist eine professionelle Fußpflege empfehlenswert, damit die Füße von Fachleuten begutachtet und gepflegt werden. Suchen Sie bei Verdacht auf Wundrose sofort ärztlichen Rat.
Regelmäßige Fußpflege kann darüber hinaus helfen, Fuß- und Nagelpilz vorzubeugen. Kommt es zu Verletzungen der Haut, reinigen und desinfizieren Sie diese sorgfältig, um einer Wundrose vorzubeugen.