Windpocken: Symptome und Behandlung bei Erwachsenen und Kindern
Spricht man über Kinderkrankheiten, fällt früher oder später der Begriff Windpocken. Die Einführung der Impfempfehlung 2004 sorgte für einen starken Rückgang der Erkrankungshäufigkeit um 85 Prozent, dennoch bleibt die Krankheit relevant. Denn während Kinder eine Infektion meist ohne Komplikationen überstehen, geht sie bei Erwachsenen oft mit einem schwereren Verlauf einher. Im Folgenden wollen wir uns anschauen, was Windpocken eigentlich sind, wie man sie behandelt und für welche Personengruppen eine Impfung besonders sinnvoll ist.
Was sind Windpocken?
Bei Windpocken handelt es sich um eine Krankheit, die weltweit verbreitet ist. Obwohl die STIKO-Impfempfehlung die Anzahl der Infektionen pro Jahr deutlich reduziert hat, gibt es jährlich Neuinfektionen. Diese treten meist im Winter und Frühling auf und betreffen zu 90 Prozent ungeimpfte Kinder.
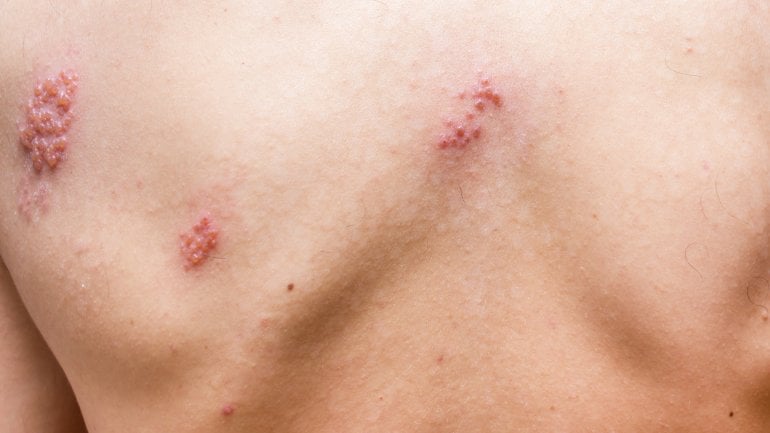
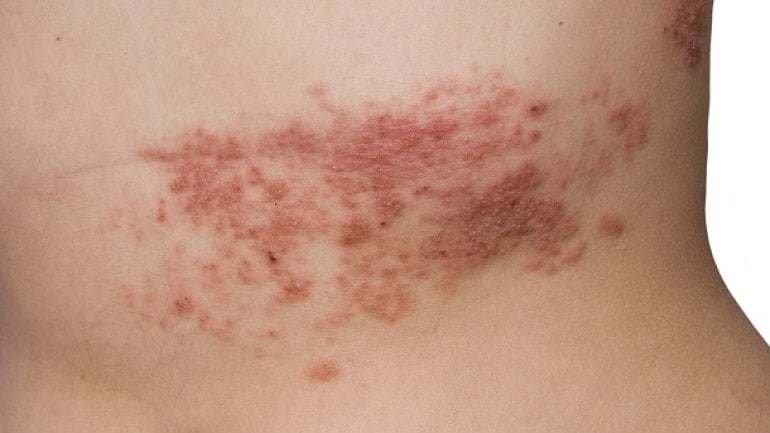
Der auslösende Erreger der Erkrankung ist das Varizella-Zoster-Virus (VZV). Daher kommt auch der andere Name für Windpocken, "Varizellen". Dieses Virus zählt zu den Herpesviren und wird nur von Mensch zu Mensch übertragen. Eine charakteristische Fähigkeit der Herpesviren ist es, dass sie nach einer Erstinfektion lebenslang im menschlichen Organismus verbleiben. Im Falle des VZV bleibt dieses in den Spinal- und Hirnganglien. Ganglien sind Ansammlungen von Nervenzellkörpern. Spinalganglien finden sich in der Nähe des Rückenmarks, Hirnganglien im Gehirn. Infolge einer oft vorübergehend auftretenden Immunschwäche, also etwa im Rahmen einer anderen Erkrankung, viel Stress oder Ähnlichem, kann es zu einer Reaktivierung des Virus kommen. Man kann jedoch kein zweites Mal an Windpocken erkranken. Wird das Virus reaktiviert, kommt es zu Herpes Zoster, auch Gürtelrose genannt.
Ansteckung: Wie werden Windpocken übertragen?
Allgemein gilt: Das Virus ist sehr ansteckend. Nach Erstkontakt zu dem Virus erkranken neun von zehn Menschen. Es gibt unterschiedliche Formen der Übertragung des Virus. Der namensgebende Weg ist die Tröpfcheninfektion aus den Atemwegen (daher auch der Name "Wind"pocken). Hierbei ist zu beachten, dass es nicht nur beim Husten oder Niesen, sondern auch beim reinen Atmen zu einer Übertragung kommen kann.
Ein anderer Weg ist die Schmierinfektion. Hierbei kommt es durch direkten Mensch-Mensch-Kontakt oder indirekt über verunreinigte Gegenstände zur Ansteckung. Zu den Schmierinfektionen zählt auch der Kontakt zu dem erregerhaltigen Bläscheninhalt. Des Weiteren kann das Virus vor der Geburt über die Plazenta übertragen werden sowie während der Geburt auf das Kind übergehen.
Ansteckend sind Erkrankte ein bis zwei Tage vor Beginn des Hautausschlags bis etwa zu dessen Abheilen. Die Faustregel ist: "bis das letzte Bläschen verkrustet ist".
Symptome: Was sind erste Anzeichen bei Windpocken?
Die Inkubationszeit, also die Zeit zwischen der Infektion mit dem Erreger und dem Auftreten der ersten Anzeichen, beträgt bei Windpocken in der Regel zwei Wochen, kann aber grundsätzlich zwischen acht und 28 Tagen liegen. Meist startet die Erkrankung mit folgenden Symptomen:
- allgemeines Krankheitsgefühl
- leichtes Fieber
- Kopf- und Gliederschmerzen
Ausschlag erkennen: Wie sehen Windpocken aus?
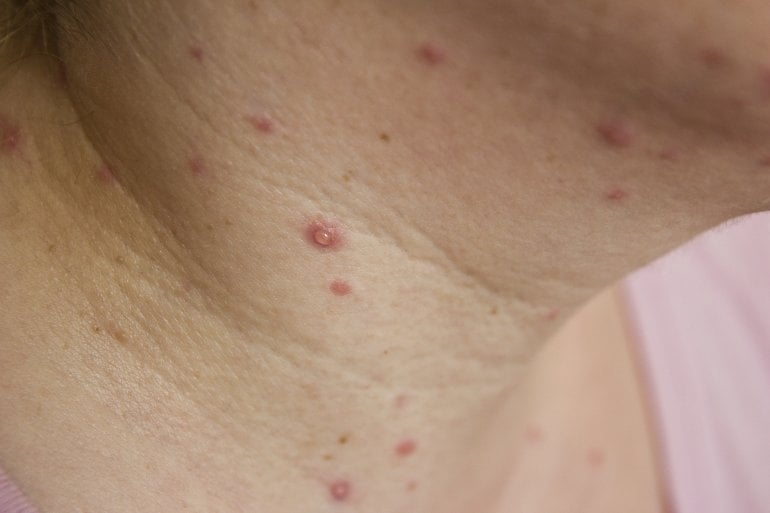
Ein paar Tage nach Auftreten der oben genannten Symptome treten die charakteristischen Hautveränderungen auf, anhand derer man die Windpocken zumeist diagnostiziert. Es entstehen Papeln und Bläschen auf gerötetem Hautgrund, diese verkrusten im Verlauf. Klassisch an dem Hautausschlag ist, dass nebeneinander verschiedene Stadien des Ausschlags vorliegen, Papeln, Bläschen und Krusten. Dies wird auch als "Sternenhimmel" oder "Heubner-Sternenkarte" bezeichnet. Anhand dieses charakteristischen Hautausschlags lassen sich somit auch Windpocken von anderen Krankheiten wie Masern oder Röteln abgrenzen. Betroffen ist vorwiegend der Körperstamm, das Gesicht, der behaarte Kopf und die Mundschleimhaut. Die Hautveränderungen gehen mit einem starken Juckreiz einher.
Wie können Windpocken diagnostiziert werden?
In der Regel ist für die Diagnose einer Windpockeninfektion eine typische Anamnese, also ein Gespräch zu Symptomen und Vorerkrankungen, sowie das klassische Erscheinungsbild des Hautausschlags ausreichend.
Sollte es vonnöten sein, so kann eine Diagnosesicherung mittels direktem Erregernachweis durchgeführt werden. Hierbei wird das Virus mittels PCR (Polymerase-Kettenreaktion: Methode zur Vervielfältigung von DNA-Abschnitten von beispielsweise Erregern) nachgewiesen. Des Weiteren können ein Antigennachweis erbracht werden oder VZV-spezifische Antikörper bestimmt werden.
Wie werden Windpocken behandelt?
Eine Varizelleninfektion verläuft bei Kindern in der Regel unproblematisch. Dort steht lediglich eine symptomatische Therapie im Vordergrund. Der starke Juckreiz kann dazu verleiten, die Bläschen aufzukratzen, was sowohl eine Ansteckung erleichtert als auch das Auftreten sekundärer Infektionen (bakterielle Superinfektionen) durch Hautkeime begünstigt. Um dies zu vermeiden, können synthetische Gerbstoffe zur Hautpflege eingesetzt werden.
Diese reduzieren Entzündungsreaktionen, Juckreiz und das Risiko für eine bakterielle Superinfektion. Auch können systemische Antihistaminika als orale Medikamente, also in Form von Tabletten oder Saft, eingesetzt werden. Hierbei ist das Mittel der Wahl ab einem Alter von einem Jahr der Wirkstoff Dimetinden. Durch das Verhindern von starkem Kratzen kann auch das Zurückbleiben von Narben vermindert werden. Selten sind schwere Krankheitsverläufe bei sonst gesunden Kindern zu beobachten.
Verhalten bei einer Infektion
Während einer Varizelleninfektion sollten Kontaktpersonen reduziert und Gemeinschaftseinrichtungen bis zum vollständigem Verkrusten aller Bläschen nicht besucht werden. Vor allem der Kontakt zu Neugeborenen, Schwangeren und Menschen mit Immunschwäche sollte strikt vermieden werden. Kontaktpersonen mit vorhandenem Impfschutz oder durchgemachter Krankheit sind nicht gefährdet.
Windpocken bei Erwachsenen
Viele Menschen fragen sich, ob man als Erwachsener überhaupt Windpocken bekommen kann? Die Antwort lautet: Ja, kann man und im Gegensatz zu Kindern verlaufen Infektionen meist schwerer. Die Ursache für diesen Unterschied im Krankheitsverlauf ist nicht vollständig geklärt, eine Überreaktion des Immunsystems wird unter anderem als Auslöser diskutiert. Doch auch schwache Abwehrkräfte können die Erkrankung verschlimmern, weshalb Neugeborene, Personen mit geschwächtem Immunsystem oder Patient*innen unter immunsuppressiver Therapie anfälliger für schwere Krankheitsverläufe sind.
Wie oben bereits angesprochen, ist die häufigste Komplikation eine bakterielle Superinfektion der Hautverletzungen. Diese werden größtenteils verursacht durch Streptokokken oder Staphylokokken. Sollte dieser Fall eintreten, ist eine Antibiotika-Therapie notwendig. Diese erfolgt in der Regel als orale Medikamenteneinnahme, also in Form von Tabletten, seltener intravenös. Der Wirkstoff Cefadroxil ist hierbei Mittel der Wahl, alternativ wird mit Amoxicillin/Clavulansäure behandelt.
Eine weitere schwerwiegende Komplikation ist eine Varizellenpneumonie, also eine Lungenentzündung ausgelöst durch das Varizellenvirus. Sie tritt bei bis zu 20 Prozent der erkrankten Erwachsenen auf und äußert sich überwiegend drei bis fünf Tage nach Krankheitsausbruch. Insbesondere Schwangere sind stark gefährdet, auch hier ist der Grund für das höhere Risiko nicht abschließend geklärt.
Erkrankungen des ZNS (ZNS steht für zentrales Nervensystem, darunter fallen das Gehirn und das Rückenmark) sind nur in etwa 0,1 Prozent der Erkrankungen zu verzeichnen und besitzen meist eine gute Prognose.
Die häufigsten Ausprägungen sind hierbei:
- eine Zerebellitis mit Ataxie, also eine Entzündung des Kleinhirns mit Störung der Bewegungsabläufe
- eine Enzephalitis (Gehirnentzündung)
- eine Meningitis (Hirnhautentzündung)
- das Guillain-Barré-Syndrom, eine Erkrankung des Nervensystems
In Einzelfällen kann die Infektion auch andere Organe befallen, es kann zu einer Myokarditis (Herzmuskelentzündung), Nephritis (Nierenentzündung), Arthritis, Hepatitis, Blutungsneigungen und weiterem kommen.
Im Falle der oben genannten Personengruppen (etwa ältere Menschen, Neugeborene, Immunsuppressive) oder Komplikationen ist eine antivirale Therapie angezeigt. Dabei wird vor allem auf Aciclovir zurückgegriffen, je nach Fall wird hierbei die Medikation in Form von Tabletten oder intravenös verabreicht.
Windpocken bei Schwangeren
Schwangere haben im Vergleich zu nicht-schwangeren Personen ein erhöhtes Risiko für Komplikationen und schwere Verläufe. Auch besteht hier die Gefahr, das Kind, ungeboren oder neugeboren, zu infizieren. Daher gilt es im Rahmen der Schwangerschaftsvorsorge den Impfstatus zu überprüfen und gegebenenfalls den Immunstatus, da heißt das Vorliegen von spezifischen Antikörpern, zu bestimmen. Sollte man weder geimpft noch immun durch eine durchgemachte Infektion sein, ist während der Schwangerschaft die Impfung nicht empfohlen. Da es sich um einen Lebendimpfstoff mit abgeschwächten Viren handelt, wäre theoretisch eine Infektion des ungeborenen Kindes mit den Viren möglich. Um dieses Risiko auszuschließen, steht deshalb das Vermeiden von Kontakt zu Infizierten im Vordergrund. Im Falle einer Infektion sind regelmäßige Ultraschallkontrollen des Fötus notwendig, zudem kann eine antivirale Therapie gestartet werden.
Sollte das Kind infiziert werden, so gibt es, abhängig vom Zeitpunkt der Infektion, zwei mögliche Folgen: Im Falle der Übertragung im ersten oder zweiten Trimenon besteht das Risiko des fetalen Varizellensyndroms. Bei Übertragung im dritten Trimenon oder kurz nach der Geburt kann es zu einer neonatalen Varizelleninfektion kommen.
Das fetale Varizellensyndrom tritt in circa ein bis zwei Prozent der Fälle einer Erstinfektion der Schwangeren im ersten oder zweiten Trimenon auf. Dabei infiziert sich das ungeborene Kind über die Plazenta mit den Viren, mit teils schwerwiegenden Folgen wie Schädigungen des Nervensystems oder des Skelettes. Die Therapie der erkrankten Kinder erfolgt rein symptomatisch. Die postnatale Letalität liegt bei 30 Prozent. Das bedeutet, dass von allen geborenen Kindern, welche während der Schwangerschaft an einem fetalen Varizellensyndrom erkrankt sind, 30 Prozent nach der Geburt versterben.
Die neonatale (neugeborenen) Varizelleninfektion, also eine Windpocken-Erkrankung in den ersten Lebenstagen des Kindes, entsteht durch eine Übertragung während des dritten Trimenons oder während der Geburt. Hierbei ist der Infektionszeitpunkt sehr wichtig:
- Bei einer Infektion der Mutter, bei welcher der Hautausschlag bis fünf Tage vor der Geburt auftritt, besteht ein geringes Risiko für einen Ausbruch beim Kind. Dieses ist geschützt durch in der Plazenta erhaltene Antikörper. Kommt es doch zu einer Infektion, zeigt sich die Krankheit direkt nach der Geburt oder innerhalb der ersten vier Lebenstage. Der Verlauf ist in der Regel mild und mit guter Prognose.
- Bei Infektion der Mutter mit Auftreten des Hautausschlags fünf Tage vor bis zwei Tage nach der Geburt besteht ein hohes Risiko für eine Infektion des Kindes, es liegt bei etwa 30 Prozent. Die Krankheit bricht in diesem Fall meist zwischen dem fünften und zehnten Lebenstag aus. Der Verlauf ist oft schwer und das Sterberisiko beträgt bis zu 30 Prozent.
Prognose bei Windpocken
Bei Erkrankten mit intaktem Immunsystem besteht in der Regel ein komplikationsloser Verlauf sowie ein narbenloses Abheilen der Hautverletzungen. Generell gilt, dass komplizierte Verläufe mit schlechter Prognose immer möglich sind, bei Immungeschwächten und Neugeborenen sind diese aber wahrscheinlicher. Bei Kindern liegt die Sterberate bei 0,6 pro 100.000 Erkrankten, bei Erwachsenen bei 31 pro 100.000 Erkrankten.
Windpocken-Impfung
Die Ständige Impfkommission (STIKO) empfiehlt allen Kindern ab elf Monaten bis 17 Jahren sowie Frauen mit Kinderwunsch ohne Immunität eine Immunisierung durch eine Impfung. Auch Risikogruppen (mit bestimmten Vorerkrankungen oder ähnlichem.) profitieren stark von einer Immunisierung durch den Impfstoff. Für Erwachsene ohne Impfung wird keine allgemeine Empfehlung für ein Nachholen der Varizellen-Impfung ausgesprochen. Die ab 60 Jahren empfohlene Impfung gegen Gürtelrose ist ein anderer Impfstoff, wirkt aber gegen die gleiche Art von Viren.
Windpocken trotz Impfung – ist das möglich?
Es ist zu beachten, dass eine Infektion trotz Impfung möglich ist, auch wenn dies selten ist. Diese Form der Infektion wird dann Durchbruchvarizellen genannt. Im Gegensatz dazu gibt es auch die Impfvarizellen. Damit sind nach der Impfung auftretende leichte Hautausschläge mit infektiösen Bläschen gemeint.