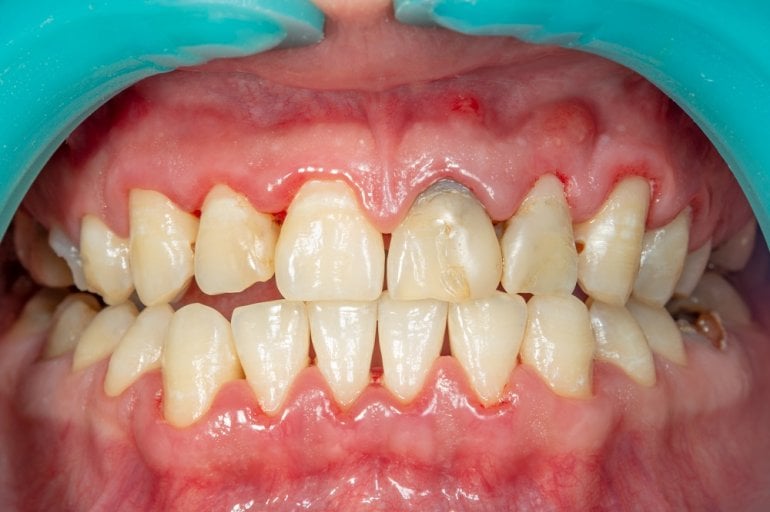
Parodontitis – was tun gegen Parodontose?
Parodontitis ist eine Entzündung des Zahnhalteapparats. Die ersten Symptome wie empfindliche Zähne und Zahnfleischbluten werden oft unterschätzt. Hat sich die Entzündung jedoch erst einmal ausgebreitet, drohen der Verlust von Zähnen und andere schwerwiegende Folgen. Wie Sie einer Parodontitis vorbeugen können und wie diese behandelt wird, erklären wir Ihnen im Folgenden.
Definition: Was ist Parodontitis?
Parodontitis, umgangssprachlich auch fälschlicherweise als Parodontose bezeichnet, ist eine Entzündung im Mundraum, die von Bakterien verursacht wird – genauer gesagt handelt es sich um eine Entzündung des Zahnhalteapparats.
Die Vorstufe einer Parodontitis ist zunächst eine Zahnfleischentzündung (Gingivitis). Wird diese rechtzeitig behandelt, kann die Infektion meist ohne Komplikationen komplett ausheilen. Eine verschleppte Gingivitis breitet sich jedoch aus, bis der gesamte Zahnhalteapparat betroffen ist.
In der Folge geht das Zahnfleisch zurück und der Knochen wird angegriffen. Bei einer aggressiven Parodontitis oder ausbleibender Behandlung kann es zum Zahnverlust kommen.
Unterschieden wird zwischen Parodontitis marginalis, die am Zahnfleischsaum beginnt, und Parodontitis apicalis, die an der Wurzelspitze beginnt. Damit eine apikale Parodontitis entstehen kann, müssen die Erreger durch einen geschädigten Zahn, etwa in Folge von Karies, an die Wurzelspitze gelangen.
Auch wenn der Begriff Parodontose im Sprachgebrauch häufig mit Parodontitis gleichgesetzt wird, gibt es dabei eigentlich einen Unterschied. Denn genaugenommen handelt es sich bei Parodontose um eine andere, deutlich seltenere Erkrankung: den fortschreitenden, nicht-entzündlichen Rückgang des Zahnhalteapparats.
Wie merkt man, dass man Parodontitis hat?
Das Tückische an einer Parodontitis ist, dass sie sich oft erst im fortgeschrittenen Stadium bemerkbar macht.
Die Zahnfleischentzündung, die ihr vorausgeht, wird unter Umständen vom Betroffenen gar nicht erkannt, da sie kaum mit Schmerzen einhergeht. Ihre Symptome sind oft schwach ausgeprägt und werden, falls sie doch auffallen, nicht ernst genommen.
Anzeichen für eine Gingivitis sind:
- Schwellungen und/oder Rötungen am Zahnfleisch
- Druckgefühl an den entzündeten Stellen, schmerzhafte Stellen
- Zahnfleischbluten, das nicht nur nach zu kräftigem Zähneputzen auftritt
- Mundgeruch
Wer solche Symptome beobachtet, sollte umgehend einen Zahnarzt aufsuchen. Das frühzeitige Erkennen und eine sofortige Behandlung können verhindern, dass es zu einer Parodontitis kommt.
Wie entsteht Parodontitis?
Voraussetzung dafür, dass eine Parodontitis entstehen kann, sind die sogenannten Plaques (Zahnbelag), die Vorstufe von Zahnstein. Dabei handelt es sich um einen Biofilm, an dem sich mit der Zeit Bakterien anlagern können, welche die eigentliche Ursache einer Parodontitis darstellen. Diese Erreger scheiden Gifte aus, die Zähne und Zahnfleisch angreifen.
Der Körper wehrt sich gegen diesen Angriff, indem er eine Entzündungsreaktion auslöst. Wird nun keine Therapie eingeleitet, schwillt das Zahnfleisch infolge der Entzündung an, was die Reinigung der betreffenden Stellen erschwert.
Nach einiger Zeit greift die Infektion auf das Gewebe über. Nun kommt es zum Zahnfleischrückgang. Zwischen dem Zahn und dem Zahnfleisch bilden sich Taschen, in denen sich die Bakterien einnisten. Ohne Parodontitisbehandlung schreitet die Zerstörung des Gewebes weiter fort und betrifft irgendwann auch den Knochen.
Chronischer und aggressiver Verlauf
Der Körper aktiviert als Reaktion auf die Entzündung die sogenannten Osteoklasten. Diese knochenabbauenden Zellen greifen den Kieferknochen an, um die eingedrungenen Bakterien zu entfernen – mitsamt der befallenen Knochenteile.
Normalerweise arbeiten diese Zellen im Zusammenspiel mit den knochenaufbauenden Zellen (Osteoblasten), um unsere Knochen regelmäßig zu erneuern. Die Aktivität der Osteoblasten wird jedoch durch die Prozesse im Körper gehemmt, sodass es zu einem Abbau des Kieferknochens kommt.
Geschieht dieser Prozess langsam, spricht man von einer chronischen Parodontitis, bei einem schnell fortschreitenden Verlauf von einer aggressiven Parodontitis.
Wie wird Parodontitis behandelt?
Absolute Pflicht beim Verdacht auf Parodontitis oder Parodontose ist ein Zahnarztbesuch. Von einer Selbstbehandlung ist wegen der drohenden Folgen bei einer unzureichenden Therapie dringend abzuraten. Homöopathie und Hausmittel sollten daher höchstens ergänzend eingesetzt werden.
Der erste Schritt bei der Behandlung einer Parodontitis besteht in der Reinigung der Zahnoberflächen. Spätestens jetzt muss der Betroffene auch daheim mit einer peniblen Zahnhygiene beginnen. Bei einer Parodontitis sollten eine weiche Zahnbürste und eine Zahncreme mit niedrigem Abriebwert verwendet werden.
Wie es anschließend mit der Therapie weitergeht, hängt davon ab, wie weit die Erkrankung schon fortgeschritten ist. Oft reicht es aus, wenn der Zahnarzt unter lokaler Anästhesie die Zahnfleischtaschen reinigt und alle erreichbaren Flächen glättet. So können sich Bakterien nicht mehr so leicht ansiedeln und Zahnfleisch und Zähne können sich wieder miteinander verbinden.
Unter Umständen ist ergänzend die Einnahme eines Antibiotikums notwendig.
Was wird bei einer Parodontosebehandlung gemacht?
Bei fortgeschrittener Parodontitis oder Misserfolg der ersten Behandlung wird ein chirurgischer Eingriff durchgeführt.
Ebenfalls unter örtlicher Betäubung öffnet der Zahnarzt bei einer solchen Parodontosebehandlung (richtigerweise: Parodontitisbehandlung) die Zahnfleischtaschen, um einen besseren und tieferen Zugang zu den infizierten Bereichen zu erhalten. So können diese Stellen ebenfalls gründlich gereinigt werden.
Nun besteht auch die Möglichkeit, ein Antibiotikum lokal anzuwenden. Allerdings verursacht letztere Behandlung Kosten, die nicht von den gesetzlichen Krankenkassen übernommen werden.
In besonders schweren Fällen von Parodontitis, wenn viel Gewebe und Knochen zerstört sind, ist es notwendig, eine regenerative Behandlung durchzuführen, um das Nachwachsen des Zahnhalteapparats zu unterstützen. Auch eine Rekonstruktion kann sinnvoll sein – dabei wird beispielsweise Bindegewebe aus dem Gaumen transplantiert, um die Lücken im Zahnfleisch zu überdecken. Neben der optischen Verbesserung reduziert diese Behandlungsmethode beispielsweise das Risiko von Karies in den freiliegenden Arealen.
Ist eine Parodontitis heilbar?
Eine aggressive Parodontitis ist nicht endgültig heilbar. Zwar können durch eine rechtzeitige Behandlung die Symptome gelindert werden. Die Prozesse im Körper, die für den Abbau des Knochens zuständig sind, kann man jedoch nicht vollständig stoppen.
Unerlässlich ist eine gründliche Mundhygiene, die dauerhaft aufrechterhalten wird. Sie erhöht die Erfolgsaussichten der Parodontitistherapie.
Richtig vorbeugen: Was hilft gegen Parodontitis?
Das Wichtigste Instrument, um einer Parodontitiserkrankung vorzubeugen, ist ebenfalls sorgfältige Zahnhygiene. Mindestens zweimal täglich sollten die Zähne geputzt werden. Insbesondere die Zahnzwischenräume müssen mit speziell dafür vorgesehenen Bürstchen oder Zahnseide gereinigt werden.
Die richtige Zahnputztechnik und weitere geeignete Hilfsmittel kann der Zahnarzt empfehlen.
Ergänzend kann eine Mundspülung verwendet werden. Auch dies sollte jedoch mit dem Zahnarzt besprochen werden, da manche Produkte nur eine begrenzte Zeit lang angewendet werden dürfen.
Die gesetzlichen Krankenkassen zahlen eine Zahnsteinentfernung pro Jahr. Noch besser ist eine professionelle Zahnreinigung. Manche Kassen bezuschussen diese. Auch regelmäßige Vorsorgetermine beim Zahnarzt dienen der Prophylaxe.
Was tun zur Früherkennung?
Der sogenannte Parodontale Screening Index (PSI) dient der Früherkennung von Parodontitis. Bei dieser Untersuchung führt der Zahnarzt eine Sonde um die Zähne herum. Diese Sonde untersucht verschiedene Faktoren, beispielsweise die Tiefe der Zahnfleischtaschen oder die Blutungsneigung des Zahnfleischs.
Nach Ablauf der Untersuchung werden die Ergebnisse, zusammengefasst in sechs Bereiche am Ober- und Unterkiefer, bewertet:
- Die Klassifikation 0 bedeutet, dass alles in Ordnung ist.
- Bei den Werten 1 und 2 liegt eine Gingivitis vor.
- Wert 3 zeigt eine Parodontitis an.
- Bei Wert 4 liegt bereits eine schwere Parodontitis vor.
Welche Risikofaktoren begünstigen die Entstehung von Parodontitis?
Nikotinkonsum erhöht das Parodontitisrisiko signifikant – Raucher sollten also besonderen Wert auf eine gründliche Mundhygiene legen.
Auch Diabetiker können schneller an Parodontitis erkranken als gesunde Menschen. Ist eine Diabeteserkrankung nicht gut eingestellt, kommt es zu erhöhten Blutzuckerwerten. Dies schwächt die Abwehrkräfte, sodass Entzündungen leichteres Spiel haben. Umgekehrt schwächen entzündliche Prozesse im Körper die Wirkung des Insulins und können so den Blutzuckerspiegel noch weiter erhöhen. So begünstigen sich Diabetes und Parodontitis gegenseitig.
Grundsätzlich ist ein gut funktionierendes Immunsystem neben der Mundhygiene ein wichtiger Pfeiler bei der Parodontitisprophylaxe. Alles, was das Immunsystem schwächt, erhöht somit das Erkrankungsrisiko – nicht nur in Bezug auf Parodontitis. So schwächen beispielsweise Stress und ungesunde Ernährung die Abwehrkräfte.
Zu guter Letzt erhöhen auch Immunschwächen und bestimmte Medikamente wie Blutdrucksenker das Risiko für die Entstehung von Parodontitis.
Ursachen von Parodontitis
Genau wie beispielsweise im Darm und in der Scheide befindet sich auch im Mund eine Bakterienflora. Deren Zusammensetzung ist bei jedem Menschen individuell. Bei diesen Bakterien handelt es sich nicht zwingend um Krankheitserreger. Es können sich aber auch Parodontitiserreger darunter befinden.
Nicht jeder Mensch, der diese Erreger im Mund hat, erkrankt selbst an Parodontitis. Ob man erkrankt, hängt neben den genannten Risikofaktoren von zahlreichen anderen Aspekten wie dem Lebensstil und der Mundhygiene ab. So begünstigt beispielsweise Zahnstein die Entstehung einer Parodontitis, weil seine raue Oberfläche den Bakterien ideale Wachstumsbedingungen bietet.
Auch die genetische Veranlagung scheint eine Rolle zu spielen. Damit wäre zumindest die Neigung sowohl zu Parodontose als auch zu Parodontitis vererbbar.
Ist Parodontose ansteckend?
Die Bakterien aus der Mundflora können von Mensch zu Mensch übertragen werden, etwa beim Küssen oder bei der gemeinsamen Verwendung von Besteck. Dabei ist es wichtig zu bedenken: Auch Menschen, die selbst nicht an Parodontitis leiden, können den Erreger im Mund haben und übertragen.
Durch diese Übertragung kann es – vermutlich in Verbindung mit entsprechender genetischer Disposition – auch zur juvenilen Parodontitis kommen, die im Kindes- und Jugendalter auftritt und oft einen besonders aggressiven Verlauf nimmt.
Eine chronische Parodontitis mit langsamerem Verlauf tritt hingegen meist erst später auf und hat in der Regel andere Ursachen, etwa den Lebensstil und mangelhafte Mundhygiene.
Bei der nicht-entzündlichen Parodontose hingegen erfolgt die Zerstörung des Zahnhalteapparats eher durch das Älterwerden, vermutlich infolge einer erblichen Veranlagung. Eine Ansteckung ist also nicht zu befürchten.
Folgeerkrankungen durch Parodontitis
Wie bereits erwähnt, besteht ein enger Zusammenhang zwischen Parodontitis und Diabetes. Das ist jedoch noch nicht alles: Auch das Risiko für Herz-Kreislauf-Erkrankungen wie Schlaganfall und Herzinfarkt steigt durch eine Parodontitis, weil diese die Arterienverkalkung beschleunigt.
Die Bakterien, die die Parodontitis auslösen, können auch andere Körperstellen infizieren, etwa das Herz oder künstliche Gelenke. Letztere haben eine Oberfläche, an der die Erreger besonders leicht anhaften können.
Zudem könnten die Giftstoffe, welche die Erreger der Parodontitis freisetzen, bei Schwangeren eine Frühgeburt auslösen – regelmäßige Kontrollen beim Zahnarzt sind daher während einer Schwangerschaft besonders ratsam.