Lupus – Symptome, Diagnose & Therapie der Krankheit
Lupus oder auch Lupus erythematodes (LE) ist eine Autoimmunerkrankung, welche zu einer entzündlichen Schädigung des Bindegewebes führt. Unterschieden werden hauptsächlich der kutane Lupus erythematodes (CLE), bei dem nur die Haut befallen ist, und der systemische Lupus erythematodes (SLE), bei dem theoretisch jedes Organ geschädigt sein kann. Die Erkrankung kann akut auftreten, nimmt jedoch in den meisten Fällen einen chronischen Verlauf über mehrere Jahre hinweg. Diagnostiziert wird sie anhand klassischer Symptome und Labortests, wobei Autoantikörper eine wichtige Rolle spielen. Heutzutage lassen sich die Symptome wie schmerzende Gelenke oder Rötungen und Entzündungen der Haut im Gesicht gut behandeln, jedoch gibt es keine kausale Therapie für die Erkrankung an sich. An welchen Symptomen man Lupus erkennt, wie die Behandlung aussieht und wie sich die Krankheit auf die Lebenserwartung auswirkt, lesen Sie im Folgenden.
Was ist Lupus?
Lupus ist eine Autoimmunerkrankung, die der Gruppe der Kollagenosen angehört. Unter Kollagenosen versteht man einige Systemerkrankungen (also Erkrankungen mit umfassender Organbeteiligung), die vor allem das Bindegewebe betreffen und durch eine zugrundeliegende Autoimmunstörung verursacht werden. Eine Autoimmunerkrankung bezeichnet einen Zustand, bei dem sich das Immunsystem gegen körpereigene Strukturen wie Zellen oder bestimmte Gewebetypen richtet.
Frauen sind viermal so oft betroffen wie Männer. Vor allem Frauen im gebärfähigen Alter zwischen 20 und 40 bilden hierbei die am meisten betroffene Gruppe. Mit weniger als hundert Fällen pro 100.000 Einwohner*innen in Europa handelt es sich um keine häufige Krankheit.
"Lupus" ist das lateinische Wort für Wolf. Die Namensgebung erfolgte in Bezug auf den aggressiven Charakter der Krankheit, der zu Narben führen kann: Bei nicht behandeltem Lupus sehen die narbigen Hautveränderungen im Gesicht aus wie Wolfsbisse.
Was ist der Auslöser für Lupus?
Die Ursachen sind bislang weitestgehend unbekannt. Am wahrscheinlichsten ist, dass mehrere Faktoren das Auftreten von Lupus beeinflussen. So spielen wohl genetische Veränderungen und eine gestörte Immunregulation eine wichtige Rolle. Auch hormonelle Faktoren sind von Bedeutung. Vor allem Östrogene scheinen einen entscheidenden Einfluss auf den Krankheitsverlauf zu haben, obwohl der Zusammenhang bislang nicht vollständig geklärt ist. Zuletzt scheinen auch Einflüsse der Umwelt, etwa Infektionen oder der Kontakt mit UV-Strahlung, ihren Beitrag zur Entstehung der Autoimmunkrankheit zu leisten.
Was sind die Symptome von Lupus?
Die Bandbreite an Symptomen ist wie bei den meisten Krankheiten groß, jedoch lassen sich einige Beschwerden gruppieren. So treten bei circa 95 Prozent der betroffenen Personen allgemeine Beschwerden wie Fieber, Müdigkeit oder Gewichtsverlust auf. Mit gleicher Wahrscheinlichkeit kommt es zu einem Befall des Bewegungsapparats, wobei vor allem Gelenkschmerzen, Muskelschmerzen oder Arthritis im Vordergrund stehen. Betroffene Personen erleben häufig eine "Morgensteifigkeit", da sich diese Beschwerden nach dem nächtlichen Liegen besonders bemerkbar machen.
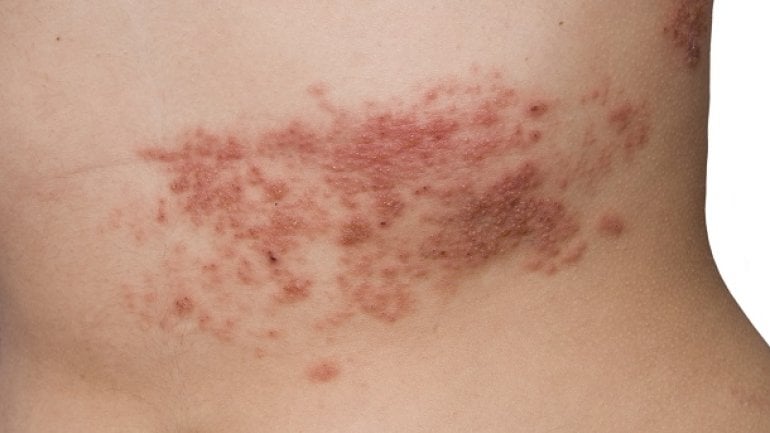
Bei circa 80 Prozent aller Patient*innen ist die Haut betroffen. Eine verstärkte Photosensitivität (Empfindlichkeit gegenüber Sonneneinstrahlung) und ein sogenanntes Schmetterlingserythem sind die Folgen. Letzteres wird im Volksmund auch als Schmetterlingsflechte bezeichnet und steht für eine symmetrische, schmetterlingsförmige Gesichtsrötung der Wangen und des Nasenrückens, teilweise bis auf die Stirn reichend. Auch typisch sind Exantheme (Hautausschläge) am Rumpf, an den Händen oder an den Beinen. Infolge der Hautentzündungen können Vernarbungen zurückbleiben.
Viele weitere Symptome sind möglich, jedoch treten sie nicht im Regelfall auf und unterscheiden sich stark je nach betroffener Person, Schweregrad und Organbefall:
- dermatologische Auffälligkeiten wie Hautveränderungen, Gefäßveränderungen, lokaler Haarausfall
- das Nervensystem betreffende Veränderungen wie Psychosen, Epilepsie oder Kopfschmerzen
- Beeinträchtigungen des Atmungssystems, etwa durch eine Lungen- oder Rippenfellentzündung
- Herzbeschwerden, beispielsweise eine Herzmuskelentzündung
- Nierenbeschwerden, klassischerweise eine Nephritis, also eine Nierenentzündung (Lupusnephritis)
- Magen-Darm-Beschwerden
Lupus tritt oft in sogenannten Schüben auf. Das bezeichnet Zeiträume, in denen es zu einer deutlichen Verschlechterung der Symptomatik kommt – man spricht dann auch von einer erhöhten Krankheitsaktivität. Ein Schub kann ausgelöst werden durch verschiedenste Ursachen wie etwa Wetterumschwünge, Infektionen oder Stress. Beschwerdefreie Abschnitte von Monaten oder sogar Jahren sind hierbei nicht ungewöhnlich. Vor allem mit steigendem Alter scheint die Lupuserkrankung "auszubrennen" und Krankheitsschübe werden seltener.
Sonderformen von Lupus erythematodes
Spricht man von Lupus, sollte man abgesehen von dem systemischen Lupus erythematodes (SLE) – der wohl bekanntesten, aber nicht häufigsten Form – auch die anderen beiden Ausprägungen des Lupus betrachten.
Medikamenteninduzierter Lupus erythematodes
So gibt es den medikamenteninduzierten Lupus erythematodes. Dabei handelt es sich um das Auftreten von Lupus-ähnlichen Symptomen nach Einnahme eines Medikaments, wobei diese nach Absetzen der Medikation schlagartig aufhören. Oder aber die Medikamente verstärken die Auswirkungen eines bereits bekannten Lupus. Diese Eigenschaft hat man bislang nur wenigen Medikamenten zuordnen können, darunter Antihypertensiva (blutdrucksenkende Mittel) oder Antiarrhythmika (Medikamente gegen Herzrhythmusstörungen).
Auffällig ist hier, dass mehr Männer als Frauen von dieser Form des Lupus betroffen sind. Die Symptome sind im Wesentlichen die gleichen. Für die Diagnosestellung wird der Fokus vor allem auf das Vorhandensein von Anti-Histon-Antikörpern gelegt, welche bei Patient*innen mit medikamenteninduziertem Lupus in über 90 Prozent der Fälle vorhanden sind, bei Patientengruppen mit SLE deutlich seltener.
Kutaner Lupus erythematodes (CLE)
Eine weitere Krankheitsform ist der kutane Lupus erythematodes (CLE), umgangssprachlich auch als Hautlupus bezeichnet. Dieser ist durch einen fast ausschließlichen Befall der Haut gekennzeichnet, wobei die klinische Manifestation, also das Krankheitsbild beziehungsweise die Ausprägung der Hauterscheinungen, äußerst vielfältig ist.
Die Inzidenz dieser Lupusform (also die Anzahl der Neuerkrankungen am CLE innerhalb eines Zeitraums) ist etwa zehnmal höher als beim SLE. Der geringere Bekanntheitsgrad im Vergleich zum selteneren systemischen Typ lässt sich wohl auf die bessere Prognose von CLE gegenüber SLE zurückführen.
In seltenen Fällen (etwa fünf Prozent der Betroffenen) geht ein kutaner Lupus in einen systemischen Lupus über.
Der kutane Lupus erythematodes wird weiter unterteilt in vier Untergruppen:
- akuter kutaner Lupus erythematodes (ACLE)
- subakut kutaner Lupus erythematodes (SCLE)
- chronisch kutaner Lupus erythematodes (CCLE)
- intermittierender kutaner Lupus erythematodes (ICLE)
Diese unterscheiden sich vor allem durch ihre Symptomatik sowie ihre Auslöser. Teils werden weitere Subtypen unterschieden, etwa der chronisch diskoide Lupus erythematodes (CDLE) als Unterart der chronisch kutanen Verlaufsform und als häufigste Art von CLE.
Systemischer Lupus erythematodes (SLE)
Der systemische Lupus erythematodes (SLE) ist wohl die bekannteste Form von Lupus, da seine Auswirkung auf Organe ihn potenziell gefährlicher macht als den rein kutanen Lupus. Eine klare Abgrenzung eines systemischen von einem kutanen Lupus ist jedoch kaum möglich, da es viele Überschneidungen gibt und sich das Krankheitsbild im Verlauf ändern kann. So kann ein kutaner Lupus mit der Zeit ebenfalls Organe betreffen und somit in einen SLE übergehen oder ein SLE kann sich zu Beginn nur durch Hautveränderungen darstellen.
Diagnose – wie kann man Lupus erkennen?
Wie stellt man nun fest, ob eine Person an Lupus erkrankt ist? Da sich die Krankheit häufig schleichend ausbildet und mit vielfältigen Symptomen einhergeht, erfolgt die Stellung der Diagnose und somit auch der Therapiebeginn oftmals verzögert.
Steht der Verdacht im Raum, wird zuallererst ein ANA-Titer bestimmt. Diese diagnostische Methode kommt aus dem Bereich der Rheumatologie und bedeutet, dass das Vorhandensein und die Menge von antinukleären Antikörpern (ANA) im Blut bestimmt werden. Antinukleäre Antikörper sind Teile des Immunsystems, die vom Körper hergestellt werden und hauptsächlich gegen Zellkernbestandteile gerichtet sind. Ihr Vorhandensein ist typisch für einige Autoimmunerkrankungen, darunter rheumatische Erkrankungen wie Arthritis oder eben auch Lupus. Überschreitet der Titer einen bestimmten Grenzwert, gilt automatisch die Verdachtsdiagnose Lupus erythematodes.
Weitere Laboruntersuchungen und Tests
Abgesehen von dermatologischen (wie Hautveränderungen) und systemischen Beschwerden (beispielsweise Nierenproblemen, neurologischen Beeinträchtigungen) liegt insgesamt ein großer Fokus der Diagnostik auf den laborchemischen Untersuchungen, also den Blutwerten. Denn der ANA-Titer ist nur einer von vielen Parametern, deren Erfassung relevant ist für eine Diagnosestellung. Zu den weiteren Laboruntersuchungen gehören:
- Hämatologische Parameter: Werte wie die Zahl der Blutzellen werden erfasst.
- Entzündungsparameter: Typisch für eine Lupuserkrankung sind ein normaler CRP-Wert (C-reaktives Protein, wird bei Entzündungsreaktionen gebildet) und eine erhöhte BSG (Blutsenkgeschwindigkeit). Dies ist eine physikalische Blutuntersuchung, Entzündungsreaktionen können die BSG verändern.
- Zeichen für Immunkomplexerkrankungen: Meist liegen niedrige Level von Komplementfaktoren C3 und C4 vor. Komplementfaktoren sind verschiedene Proteine (Eiweiße), die im Blut zirkulieren. Bei Entzündungsprozessen aktivieren sie sich gegenseitig und erfüllen verschiedene Funktionen, unter anderem die Abwehr von Krankheitserregern.
- Zeichen für Nierenbeteiligung: Erhöhte Kreatininwerte können auf Lupus hindeuten. Kreatinin ist ein Abbauprodukt der Nieren; bei einer Nierenschädigung kommt es zu einer Anreicherung von Kreatinin, da die Nieren dieses nicht ausreichend ausscheiden können.
Die Fülle an diagnostischen Möglichkeiten ist hiermit noch nicht ausgeschöpft. Eine sogenannte Photoprovokation mit UV-Licht – also das gezielte Einsetzen von UV-Licht nach einem standardisierten Protokoll – kann im Falle einer LE-Erkrankung nach einigen Tagen zu Erythemen (rötliche Verfärbung der Haut) führen. Die Analyse einer Gewebeprobe der Haut (Hautbiopsie) kann typische, krankheitsbedingt Veränderungen zum Vorschein bringen. Eine Untersuchung von Gewebe kann auch bei Verdacht auf eine Nephritis durchgeführt werden (Nierenbiopsie).
ACR/EULAR- und SLICC-Kriterien – gibt es einen Lupus-Selbsttest?
Zur Diagnose eines systemischen Lupus erythematodes können einige verschiedene Faktoren auch mittels standardisierter Tests abgefragt werden. Diese zwei Klassifikationssysteme werden ACR/EULAR- und SLICC-Kriterien genannt. Unter anderem werden folgende Faktoren geprüft:
- Liegen für Lupus spezifische Hauterscheinungen vor?
- Kommt es zu verstärktem Haarausfall (Alopezie)?
- Sind Gelenke durch den Lupus betroffen?
- Ist die Ausscheidung von Eiweiß im Urin erhöht?
- Sind Anti-DsDNA-Antikörper nachweisbar?
Basierend auf verschiedensten Werten, Beschwerden und Symptomen werden dann Punkte vergeben, um letztlich die Lupuserkrankung diagnostizieren und klassifizieren zu können. Da bei der Auswertung der Klassifikationssysteme eine Mischung aus körperlichen Beschwerden und Laborwerten herangezogen wird, kann diese Diagnose nicht in Form eines Selbsttests durch Laien*Laiinnen durchgeführt werden.
Zudem ist zu beachten, dass auch eine Punktezahl, welche die Autoimmunkrankheit ausschließen würde, keine endgültige Aussage erlaubt. Eine SLE-Diagnose kann dennoch vorliegen. Sie sollte deshalb immer durch eine*n Spezialist*in gestellt werden.
Differenzialdiagnosen: Abgrenzung von anderen Krankheiten
Es gibt viele Überschneidungen zwischen Lupus und anderen Autoimmunerkrankungen. Somit ist es unerlässlich, das Spektrum an diagnostischen Mitteln auszunutzen, um Differenzialdiagnosen zu überprüfen und auszuschließen. Zu den häufigsten Differenzialdiagnosen gehören rheumatoide Arthritis, Dermatomyositis (auch Lilakrankheit), systemische Sklerodermie und Polyarteriitis nodosa (eine Form der Vaskulitis).
Therapie von Lupus erythematodes
Lupus kann auf verschiedene Weisen behandelt werden. Zu den nicht-medikamentösen Therapiemethoden zählen vor allem beim kutanen Lupus (Hautlupus) wegen der erhöhten Photosensibilität ein Meiden der Sonnenexposition und das Auftragen einer medizinischen Lichtschutzsalbe. Die medikamentöse Therapie hängt von der Schwere des Verlaufs ab, also ob lebenswichtige Organe beteiligt sind oder nicht.
Medikation zur Behandlung bei leichtem Verlauf (keine lebenswichtigen Organe betroffen):
- NSAR (Gruppe von Schmerzmedikamenten, dazu zählen zum Beispiel Ibuprofen, Diclofenac oder ASS in Aspirin®)
- Hydroxychloroquin (Medikament, welches als Antimalariamittel und bei rheumatischen Erkrankungen eingesetzt wird)
- Glucocortocoide bei entzündlichen Schüben (Steroidhormone, das bekannteste von ihnen ist das Cortisol)
Medikamente bei schwerem Verlauf (lebenswichtige Organe betroffen):
- Glucocortocoide
- verschiedene Immunsuppressiva (Medikamente, die die Immunabwehr des Körpers senken), zum Beispiel Azathioprin, Methotrexat, Cyclophosphamid, Ciclosporin oder Mycophenolat-Mofetil
Daneben existieren verschiedene Ansätze, die etwa auf eine Ernährung mit antiinflammatorischer Wirkung (also gegen Entzündungen) abzielen, jedoch ist die Datenlage nicht ausreichend, um einen definitiven Nutzen zu belegen.
Lupus: Prognose & Lebenserwartung
Wie schon erwähnt, gibt es – Stand heute – keine direkte Therapie für die Krankheit Lupus. Ziel der Behandlung ist es lediglich, eine Verschlechterung des Krankheitsverlaufes sowie die Entstehung von Organschäden zu minimieren und die Symptome zu lindern. Dies funktioniert im Regelfall recht gut, die 10-Jahres-Überlebensrate liegt bei durchschnittlich 85 Prozent. Eine Diagnose geht somit nur mit einer leicht verminderten Lebenserwartung einher.
Komplikationen bei Lupus erythematodes
Bei fast 50 Prozent aller Lupuserkrankungen kommt es zu einer Lupusnephritis, einer Nierenentzündung, welche stärker oder schwächer ausgeprägt sein kann. Diese zeigt sich vor allem durch eine Hämaturie (Blut im Urin) und Proteinurie (Proteine im Urin). Therapiert wird eine Lupusnephritis abhängig vom Schweregrad mit Glucocorticoiden, Zytostatika (Medikamente, die die Vermehrung von Zellen hemmen) und allgemeinen nierenschützenden Maßnahmen wie zum Beispiel einer guten Einstellung des Blutdrucks.