Vaskulitis: Formen und Symptome der Gefäßentzündung
Vaskulitis ist die Sammelbezeichnung für unterschiedliche Formen der Gefäßentzündung. Blutgefäße durchziehen den gesamten Körper – von der großen Hauptschlagader über die winzigen Kapillaren in der Haut bis zu den Venen, die das Blut wieder zum Herzen transportieren. Eine Entzündung der Wände dieser Gefäße kann eine Vielzahl an Symptomen auslösen. Oft wird eine Vaskulitis daher nicht gleich erkannt. Welche Arten gibt es, was sind mögliche Anzeichen, welche Ursachen können dahinterstecken und wie beeinflusst eine Gefäßentzündung die Lebenserwartung? Das erfahren Sie hier.
Was ist eine Vaskulitis?
Vaskulitis (Mehrzahl: Vaskulitiden) ist ein Begriff, der zahlreiche recht unterschiedliche, glücklicherweise aber seltene Krankheitsformen umfasst. Sie alle haben eines gemeinsam: Es kommt zu entzündlichen Veränderungen in Blutgefäßen. Eine Vaskulitis ist somit ein Sammelbegriff für verschiedene Formen der Gefäßentzündung. Betroffen sein können die Arterien, Arteriolen, Kapillaren, Venolen und Venen – diese Einteilung der Blutgefäße erfolgt abhängig von deren Größe und Funktion.
Da es sich dabei um eine Form von Rheuma handelt, wird sie auch Blutgefäßrheuma genannt. Fast alle Vaskulitiden gehören zu den Autoimmunerkrankungen, werden also durch fehlerhafte Reaktionen des Immunsystems gegen körpereigenes Gewebe ausgelöst. Sie werden daher auch als Immunvaskulitis oder Immunkomplexvaskulitis bezeichnet. Sehr selten kann die Erkrankung auch durch eine Infektion der Gefäße, zum Beispiel durch Bakterien oder Pilze, entstehen.
Sie kann bei Kindern und Erwachsenen auftreten und akut oder chronisch verlaufen.
Gefäßentzündung: Was passiert dabei im Körper?
Bei einer Vaskulitis entzündet sich die Gefäßwand eines oder mehrerer Blutgefäße – genauer gesagt ist das Endothel, also die "Innenauskleidung" der Gefäßwände, betroffen. Durch die entstandene Schwellung wird das betroffene Gefäß enger und es gelangt weniger Blut hindurch – man bezeichnet diese Verengung als Stenose. In der Folge werden Organe und Gewebe nicht mehr ausreichend mit Sauerstoff versorgt und in ihrer Funktion beeinträchtigt. Verschließt sich das Gefäß durch die Schwellung vollständig, kann es zum Absterben von Gewebe oder einem lebensgefährlichen Organinfarkt, also einer Mangeldurchblutung eines Organs, kommen.
Eine weitere mögliche Folge ist, dass die Gefäßwände durchlässig für Blutbestandteile, zum Beispiel Entzündungszellen, werden oder platzen können. Auch können sich Aussackungen (sogenannte Aneurysmen) bilden, die zu Blutungen führen können. Die Erkrankung kann also lebensbedrohlich sein und sollte immer frühzeitig behandelt werden.
Vaskulitiden können beispielsweise die Haut oder ein anderes Organ betreffen, meist handelt es sich aber um eine sogenannte Multiorgan-Erkrankung, bei der mehrere Organe geschädigt werden.
Welche Formen von Vaskulitis gibt es?
Prinzipiell unterschieden werden primäre Formen, die direkt die Gefäße betreffen, und sekundäre Formen, bei denen die Gefäße im Rahmen anderer Krankheiten (zum Beispiel Kollagenosen oder HIV) mitbetroffen sind oder auf bestimmte Medikamente, wie beispielsweise Antibiotika, reagieren.
Da die Symptome vor allem davon abhängen, welche Blutgefäße (und in welchem Ausmaß) betroffen sind, ist dies das entscheidende Kriterium für die Klassifikation, also die Unterteilung, der primären Formen. Darunter wird jeweils eine weitere Unterscheidung der einzelnen Krankheitsbilder vorgenommen, die mitunter recht komplizierte Namen tragen. Man bezeichnet diese Einteilung als Chapel-Hill-Nomenklatur.
Vaskulitis kleiner Gefäße
Hierbei erfolgt die Einteilung danach, ob bestimmte Autoantikörper mit dem Namen ANCA (antineutrophile zytoplasmatische Antikörper) die Beschwerden auslösen oder nicht:
- zu den sogenannten ANCA-assoziierten Vaskulitiden (AAV) gehören:
- Granulomatose mit Polyangiitis (GPA, früher Wegner-Granulomatose oder Morbus Wegener) – Entzündungen der Atemwege und Nieren sind oft die Folge
- Eosinophile Granulomatose mit Polyangiitis (eGPA, früher Churg-Strauss-Syndrom) – betrifft vor allem die Atemwege
- Mikroskopische Polyangiitis (MPA, auch: mikroskopische Panarteriitis) – insbesondere Nieren und Lunge sind betroffen
- zu den sogenannten nicht-ANCA-assoziierten Vaskulitiden gehören:
- IgA-Vaskulitis oder Vasculitis allergica (IgAV, früher Purpura Schönlein-Henoch) – meist sind Haut, Darm und Nieren sowie die Gelenke betroffen
- Anti-GBM-Erkrankung (glomeruläre Basalmembran) – führt zu Entzündungen in Nieren und Lunge
- Leukozytoklastische Vaskulitis (LcV), dazu zählen unter anderem die Hypokomplementämische Urtikaria-Vaskulitis (HUV, Anti-C1q-Vasculitis) mit Hautentzündungen und die Kryoglobulinämie beziehungsweise Kryoglobulinämische Vaskulitis (CV) – mit Entzündungen von Haut, Nerven und Nieren
Vaskulitis mittelgroßer Gefäße
- Polyarteriitis nodosa (PAN, auch: Panarteriitis nodosa, cPAN) – tritt oft in Verbindung mit anderen Rheuma-Erkrankungen wie Lupus oder rheumatoide Arthritis sowie mit Hepatitis B auf, betrifft vor allem die Haut und die Nerven von Armen und Beinen sowie das Zentrale Nervensystem
- Kawasaki-Syndrom – die Erkrankung betrifft vor allem die Haut und Herzkranzgefäße
Vaskulitis großer Gefäße
- Riesenzellarteriitis (RZA, früher: Arteriitis temporalis – Entzündung der Arterien des Kopfes
- Takayasu-Arteriitis – vor allem Entzündungen der Aorta sowie ihrer Hauptzweige
Vaskulitis variabler Gefäßgröße
- Cogan-I-Syndrom
- Morbus Behçet
Diese Vaskulitiden variabler Gefäßgröße können keiner der anderen Gruppen zugeordnet werden, weil sie alle möglichen Gefäßtypen betreffen können.
Weitere Arten von Vaskulitiden
Daneben existieren noch weitere Einteilungskriterien – so gibt es beispielsweise die Vaskulitis einzelner Organe. Dazu zählen unter anderem die Hautvaskulitis (kutane leukozytoklastische Vaskulitis) und die primäre Angiitis des Zentralen Nervensystems (ZNS). Auch gibt es Varianten der Erkrankung, die im Rahmen von mehreren der genannten Formen auftreten können, so etwa die zerebrale Vaskulitis, die die Gefäße betrifft, welche das Gehirn versorgen. Hinter all diesen verschiedenen Formen verbergen sich eigene Krankheitsbilder, die jeweils unterschiedliche Symptome verursachen und entsprechend andere Behandlungsmethoden erfordern.
Wenn die Entzündungen zur Zerstörung der Gefäßwände und zum Verschluss der Blutgefäße mit dem Absterben (Nekrose) des umliegenden Gewebes führen, spricht man von einer nekrotisierenden Vaskulitis. Sie kommt vor allem bei der ANCA-Vaskulitis der kleinen Gefäße und bei der Polyarteriitis nodosa vor. Verlauf und Prognose sind meist schlechter als bei den übrigen Formen.
Eine Vaskulitis kann auch, besonders bei Kälte, zu Gefäßkrämpfen führen, dem sekundären Raynaud-Syndrom. Folge sind das Weiß- oder Blauwerden der Finger, der Fingerkuppen oder der ganzen Hand. Dies kommt häufig bei Menschen vor, die rauchen und zugleich an einer Thrombangiitis obliterans (Winiwarter-Buerger-Syndrom) leiden, einer Entzündung, die in einzelnen Gefäßabschnitten stattfindet und dort zu Blutgerinnseln mit Gefäßverschlüssen führt.
Ursachen: Wie entsteht Vaskulitis und wer ist betroffen?
Nach wie vor sind die genauen Ursachen der Erkrankung unbekannt. Möglicherweise spielt eine genetische Veranlagung eine Rolle. Bei der Kryoglobulinämischen Vaskulitis wird zudem ein Zusammenhang mit einer Virus-Hepatitis als wahrscheinlich erachtet. In den meisten Fällen ist jedoch unbekannt, welche Auslöser die Immunreaktionen und die darauffolgenden Entzündungen haben.
Viele der Krankheiten treten überwiegend bei bestimmten Personengruppen auf – so zum Beispiel:
- das Kawasaki-Syndrom und die Vasculitis allergica im Kindesalter
- die Takayasu-Arteriitis bei jüngeren Frauen
- die Polyarteriitis bei Männern mittleren Alters
- die Riesenzellarteriitis bei älteren Menschen
Welche Symptome verursacht eine Vaskulitis?
Die Beschwerden und Anzeichen bei Vaskulitis sind sehr unterschiedlich und manchmal zumindest am Anfang so unspezifisch, dass oft einige Zeit vergeht, bis die Diagnose gestellt wird. Mögliche Symptome oder verursachte Krankheitsbilder sind unter anderem:
- Fieber, Müdigkeit, Nachtschweiß und Gewichtsverlust, allgemeines Krankheitsgefühl (als Zeichen, dass eine Systemerkrankung und Entzündung vorliegt)
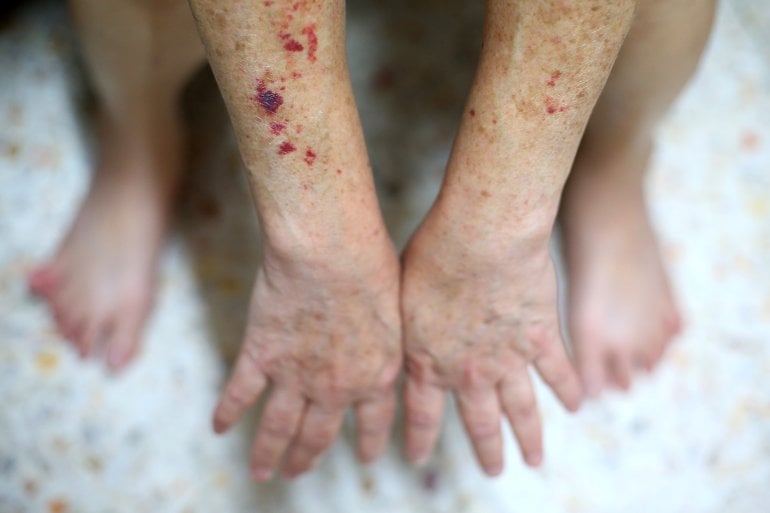
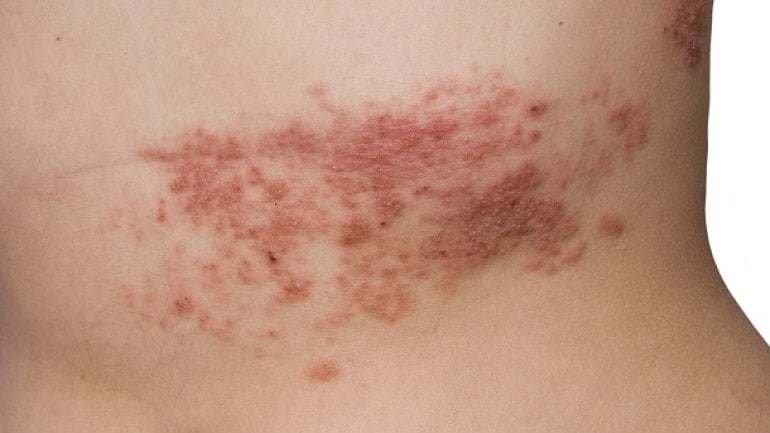
- Knötchen oder Hautausschlag beziehungsweise Petechien, also kleinere oder größere, teilweise seltsam geformte bläulich-rote Flecken auf der Haut (als Zeichen der erhöhten Gefäßbrüchigkeit)
- Kopfschmerzen, Gelenk- oder Muskelschmerzen
- Nervenschmerzen und Taubheitsgefühle durch Entzündungen verschiedener Nerven
- Augenentzündungen mit Sehstörungen und Augenrötungen
- Schlaganfall, Herzinfarkt, Bluthochdruck oder Durchblutungsstörungen der Beine (periphere arterielle Verschlusskrankheit, auch bekannt als Schaufensterkrankheit)
- starkes Nasenbluten, Nasennebenhöhlenentzündungen, Bluthusten (vor allem bei Granulomatose mit Polyangiitis), allergische Symptome (bei Eosinophiler Granulomatose mit Polyangiitis)
- Bauchschmerzen, Blut im Stuhl
- Ödeme durch Entzündung der Nierenkörperchen (Glomerulonephritis)
- Geschwüre am Bein (bei der Kryoglobulinämie)
Gefäßentzündung: Wie erfolgt die Diagnostik?
Die Diagnosestellung bei einer Vaskulitis ist oft schwierig, da nahezu jedes Organ betroffen sein kann und sich die Krankheit auf unterschiedlichste Weisen äußert. Nach der Befragung (Anamnese) und körperlichen Untersuchung wird der*die Arzt*Ärztin zunächst Blut abnehmen und im Labor untersuchen lassen. Insbesondere die Entzündungsparameter wie CRP und die Blutsenkungsgeschwindigkeit sind erhöht. Je nach Organbeteiligung sind auch entsprechende Blutwerte und das Blutbild verändert. Zusätzlich werden Autoantikörper im Blut, vor allem ANCA, bestimmt. Bei einer Beteiligung der Nieren kann auch eine Urinuntersuchung sinnvoll sein.
Weitere Untersuchungen wie zum Beispiel eine Röntgenkontrastdarstellung der Gefäße (Angiografie) oder eine Magnetresonanztomografie (MRT) richten sich nach der Verdachtsdiagnose. Die endgültige Diagnose kann erst mit einer Gewebeprobe eines betroffenen Gefäßes gestellt werden.
Ausgeschlossen werden müssen andere Ursachen der Veränderungen, zum Beispiel bösartige Tumoren, Multiple Sklerose oder Infektionen mit einer Blutvergiftung.
Welche Therapie gibt es bei Vaskulitis?
Eine rechtzeitig erkannte Vaskulitis im Anfangsstadium lässt sich zwar nicht heilen, wohl aber stoppen oder abmildern. Die Therapie sollte am besten in einer Spezialklinik erfolgen. Das Vorgehen ist abhängig davon, welche Organe oder Gefäße betroffen sind und wie weit die Erkrankung fortgeschritten ist.
Im Zentrum der Behandlung steht die Unterdrückung der Immunreaktion, um die Entzündung einzudämmen. Dies erfolgt meist zunächst durch die Gabe von Kortisonpräparaten (Kortikosteroiden). In schwereren Fällen können zusätzlich stärkere Immunsuppressiva wie Azathioprin, Immunglobuline, Interferone und/oder niedrigdosierte Chemotherapeutika (Zytostatika) wie Methotrexat oder Cyclophosphamid angewendet werden.
Bei bestimmten schweren Vaskulitiden wie der Granulomatose mit Polyangiitis können außerdem sogenannte Biologicals (künstlich hergestellte Antikörper) wie Rituximab zum Einsatz kommen. Seit 2017 ist zudem Tocilizumab zur Behandlung der Riesenzellarteriitis zugelassen. Sind lebenswichtige Organe beteiligt, kann unter Umständen ein Blutplasmaaustausch (Plasmapherese) notwendig sein.
Durch die Gefäßentzündungen verursachte Krankheiten wie ein Herzinfarkt werden zusätzlich behandelt. Wird die Vaskulitis durch andere Grunderkrankungen oder Medikamente verursacht, müssen diese behandelt beziehungsweise nach ärztlicher Rücksprache abgesetzt werden.
Was kann ich selbst tun? Ernährung und Tipps!
Eine Selbsttherapie oder vorbeugende Maßnahmen (außer das Rauchen aufzugeben) sind leider nicht möglich. Möglicherweise kann sich aber eine Ernährung, die reich an entzündungshemmenden Omega-3-Fettsäuren ist, oder die Einnahme von Fischölkapseln positiv auswirken. Als entzündungshemmend gelten darüber hinaus Kurkuma, Ingwer und Chili. Auch eine fleischarme Ernährung wird empfohlen, um die Aufnahme von entzündungsfördernden Stoffen möglichst gering zu halten. Der Speiseplan sollte möglichst abwechslungsreich sein und viel Obst und Gemüse beinhalten.
Physiotherapie und gezielte Übungen können zudem unterstützend helfen, Muskeln und Gelenke beweglich zu halten. Zur Linderung der Schmerzen können Entspannungsmethoden erlernt werden. Da Sonnenlicht je nach Erkrankung und Behandlung die Beschwerden verstärken kann, ist es mitunter ratsam, direkte Sonne zu meiden.
Wie ist die Prognose bei Gefäßentzündungen?
Verlauf und die Behandlungsaussichten sind abhängig von der jeweiligen Form der Krankheit.
Für die Polyarteriitis nodosa wird die 5-Jahres-Sterblichkeitsrate mit bis zu 40 Prozent angegeben, für Granulomatose mit Polyangiitis beträgt sie bis zu 30 Prozent. Bei einer leichten oder früh erkannten Form der Vaskulitis ist die Lebenserwartung hingegen nicht wesentlich geringer als bei einer gesunden Person.
Besonders erhöht ist nach längerer Krankheitsdauer das Risiko für Herzinfarkte und Nierenversagen. Eine ausgedehnte (systemische) Erkrankung birgt ebenfalls ein erhöhtes Risiko für Organschäden. Bei der Riesenzellarteriitis besteht die Gefahr des Erblindens.
Um die in etwa der Hälfte der Fälle auftretenden Rückfälle bei einer Vaskulitis zu vermeiden, ist es oft erforderlich, die Medikamente über mehrere Jahre einzunehmen.