Schuppenflechte (Psoriasis)
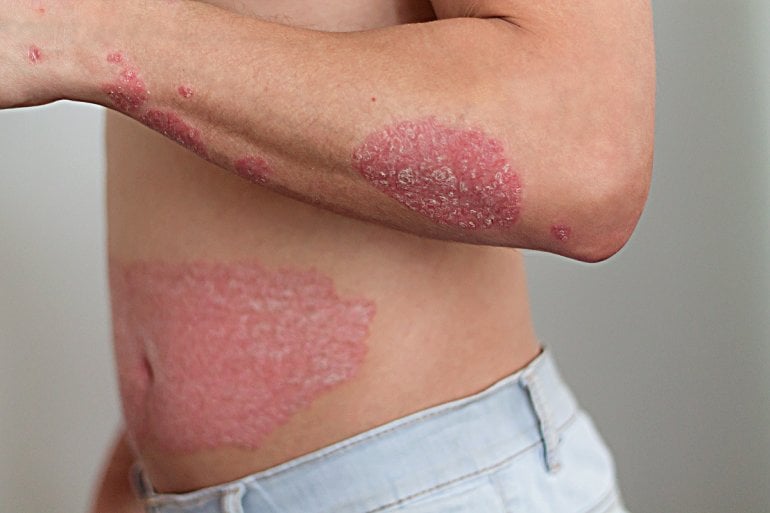
Stark schuppende und entzündlich gerötete Haut sowie Juckreiz sind typische Symptome einer Schuppenflechte. Auch Nägel und Gelenke können von der Hauterkrankung betroffen sein. Die großflächigen und gut sichtbaren Hautveränderungen führen dazu, dass Menschen mit Psoriasis – wie die Schuppenflechte auch heißt – häufig ausgegrenzt und gemieden werden. Dafür gibt es jedoch keinen Grund, denn die Erkrankung ist nicht ansteckend. Doch welche Ursachen stecken hinter der Schuppenflechte, was hilft gegen die Erkrankung und ist sie heilbar? Wir klären alle Fragen rund um diese weitverbreitete Erkrankung.
Was ist Schuppenflechte?
Die Schuppenflechte heißt im Fachjargon Psoriasis. Die Psoriasis ist eine chronisch verlaufende, entzündliche Hauterkrankung. Zusätzlich zur Entzündung vermehren sich die Hornzellen der Haut (Keratinozyten) stärker als normal.
Normalerweise erneuern sich Hautzellen alle 28 Tage, bei Menschen mit Psoriasis ist diese Phase oft auf vier bis sieben Tage verkürzt. Dadurch verdickt sich die oberste Hautschicht und schuppt sich vermehrt ab.
Frauen und Männer sind gleich häufig betroffen.
Psoriasis: Ursachen und Entstehung
Bei der Entstehung der Schuppenflechte spielen viele verschiedene Faktoren eine Rolle. Wichtig sind dabei Gene, die das Immunsystem regulieren, da vermutet wird, dass eine Immunreaktion des Körpers die Entzündung der Haut auslöst und die Bildung von Hornzellen zur Hauterneuerung anregt. Eine solche Immunreaktion würde im Normalfall beispielsweise bei einer Hautverletzung auftreten.
Es wird auch diskutiert, ob es sich bei der Schuppenflechte um eine Autoimmunerkrankung handelt. Der genaue Entstehungsmechanismus ist allerdings noch nicht abschließend erforscht.
Außerdem können bestimmte Reize wie beispielsweise Infekte, Medikamente, Stress oder Hautreizungen einen Schub der Krankheit hervorrufen oder verstärken. Ansteckend ist die Psoriasis nicht.
Mögliche Auslöser eines Schubs der Schuppenflechte
Ein Schub oder das neue Auftreten von Schuppenherden kann durch verschiedene sogenannte Triggerfaktoren ausgelöst werden. Diese Auslöser variieren von Person zu Person. Zusätzlich zur medikamentösen Behandlung ist es wichtig, diese Faktoren auszuschalten und/oder zu meiden. Triggerfaktoren können sein:
- Stress
- Alkohol
- Nikotin
- bakterielle oder virale Infektionen
- Medikamente
- mechanische Reizung (Kratzen, Spritzen, Sonnenbrand, …)
Diese Triggerfaktoren sind jedoch nur Auslöser der Psoriasis. Sie sind nicht ursächlich für die Erkrankung. Das heißt, dass Schübe oder neue Herde der Schuppenflechte durch die oben genannten Faktoren nur bei Personen ausgelöst werden können, die bereits an einer Psoriasis leiden, nicht aber bei gesunden Menschen. Ursächlich für die Schuppenflechte sind genetische Veränderungen, die auch vererbt werden können.
Folgen für Betroffene
Menschen mit Schuppenflechte erfahren häufig soziale Ausgrenzung und Stigmatisierung auf Grund ihrer deutlich sichtbaren Erkrankung. Ihr Leidensdruck wird dadurch meist noch weiter verstärkt.
Es gibt zudem Krankheiten, die bei Menschen mit Schuppenflechte häufiger auftreten als in der restlichen Bevölkerung, was zum einen den genetischen Veränderungen und zum anderen der größeren Anfälligkeit gegenüber Entzündungen zugeschrieben wird. Zu diesen Krankheiten zählen:
- Herz-Kreislauf-Erkrankungen (zum Beispiel koronare Herzerkrankung)
- Diabetes mellitus
- Metabolisches Syndrom
- chronisch-entzündliche Darmerkrankungen
Ernährung bei Schuppenflechte
Was sind die typischen Symptome einer Schuppenflechte?
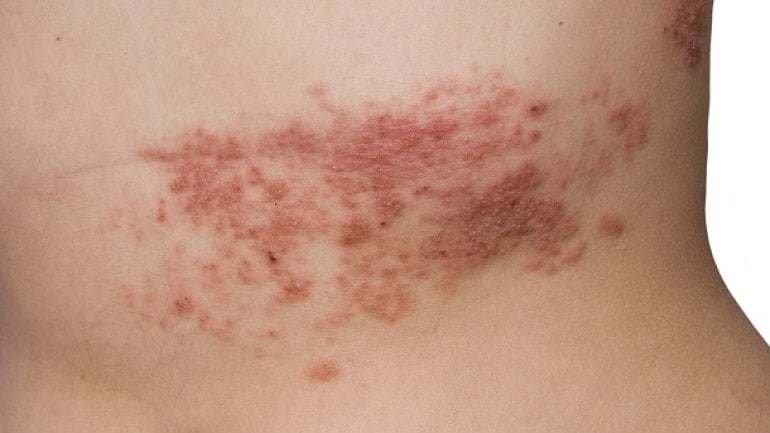
Es gibt verschiedene Formen der Schuppenflechte, die sich auch durch unterschiedliche Symptome zeigen können. Die häufigste Form ist die Psoriasis vulgaris. Sie äußert sich durch Hautabschuppungen, insbesondere an den Streckseiten der Arme und Beine. Aber auch an Kopfhaut, Gesicht und dem äußeren Gehörgang sowie an Händen, Füßen und Genitalien können die Hautveränderungen (Effloreszenzen) auftreten.
Unter den Abschuppungen liegen klar begrenzte rote Flecken, die durch eine Entzündung hervorgerufen werden. Anders als bei einem Ekzem ist die Schuppung meist großflächiger. Die geröteten Flecken mit der aufliegenden Abschuppung werden auch als Plaques bezeichnet.
Sehr häufig leiden die Betroffenen unter Juckreiz. Kratzen sich die Betroffenen, führt die mechanische Reizung der Haut dazu, dass die Hautveränderungen bestehen bleiben, beziehungsweise später an vorher nicht beeinträchtigten Hautstellen neu entstehen. Dies bezeichnet man als Köbner-Phänomen. An Hand und Fuß kann die Schuppenflechte auch zu schmerzhaften Einrissen der Haut führen (Rhagaden).
Wenn das Nagelbett unter der Schuppenflechte leidet, können auch Nagelveränderungen wie Tüpfelnägel (kleine Eindellungen des Nagels), Ölflecken (runde, gelb-braune Flecken auf dem Nagel) oder eine Ablösung des Nagels auftreten. Auch die Gelenke können durch eine sogenannte Psoriasis-Arthritis betroffen sein.
Zum Hautarzt – wie wird die Diagnose einer Psoriasis gestellt?
Die Symptome einer Schuppenflechte sind sehr charakteristisch. Der Hautarzt oder die Hautärztin achtet hierbei auf vier besondere Anzeichen:
- Kerzentropfphänomen: Die Schuppen lassen sich im Ganzen von der Haut abheben.
- Phänomen des letzten Häutchens: Wenn alle Schuppenlagen abgehoben sind, kann zu guter Letzt ein dünnes Häutchen entfernt werden.
- Auspitz-Phänomen: Ist das letzte Häutchen entfernt, entstehen kleine "tautropfenartige" Blutungen.
- Köbner-Phänomen: Im Patientengespräch klärt der Arzt, ob eine mechanische Reizung wie Kratzen, Sonnenbrand oder Tattoo-Stechen einen Psoriasisschub auslöst.
Meistens ist keine Probenentnahme von Gewebe (Biopsie) notwendig, um die Diagnose zu sichern. Kommt es zur Untersuchung einer Probe, zeigen sich unter dem Mikroskop Veränderungen der Hautschichtung und der Verzahnung von Ober- und Lederhaut. Auch die versorgenden kleinen Blutgefäße (Kapillaren) sind bei der Schuppenflechte verändert. Sie sind stärker gewunden und durchlässiger für Entzündungszellen.
Wenn sich die Ärztin oder Arzt sicher ist, dass es sich um eine Schuppenflechte handelt, muss abgeklärt werden, ob andere Krankheiten bestehen, die häufig in Zusammenhang mit einer Psoriasis auftreten.
Was tun gegen Schuppenflechte?
Leider ist die Schuppenflechte nicht heilbar. Es stehen jedoch verschiedene Mittel gegen Schuppenflechte zur Verfügung, um die Symptome zu lindern und ein nach Möglichkeit weitestgehend normales Hautbild herzustellen.
Grundsätzlich ist eine gute und schonende Hautpflege bei Schuppenflechte wichtig, auch wenn gerade keine Schuppenherde bestehen. Hierzu sollten sanfte Duschgels sowie fetthaltige und feuchtigkeitsspendende Cremes (zum Beispiel Cremes mit Urea) verwendet werden.
Ernährung bei Schuppenflechte
Aus wissenschaftlicher Sicht spielt die Ernährung bei der Schuppenflechte keine große Rolle. Trotzdem können bestimmte Nahrungsmittel wie Kaffee, Konservierungsstoffe und scharfe Gewürze die Entzündungen der Haut verschlimmern. Außerdem ist in vielen tierischen Produkten wie Wurst, Butter und Eiern eine große Menge Arachidonsäure enthalten. Diese Arachidonsäure regt den Körper dazu an, entzündungsfördernde Stoffe (Eicosanoide) zu produzieren. Ein Verzicht auf die genannten Nahrungsmittel kann also helfen, die Entzündung der Haut – und auch der Gelenke im Rahmen der Psoriasis-Arthritis – zu mildern.
Der Entzündung entgegen wirken Omega-3-Fettsäuren, also ungesättigte Fettsäuren. Diese finden sich insbesondere in Fischgerichten (Lachs, Hering, Makrele).
Insgesamt sind eine ausgewogene Ernährung und ein gesunder Lebensstil immer zu empfehlen. Sie beugen nicht nur Krankheiten vor, die mit der Schuppenflechte einhergehen können (Diabetes mellitus, koronare Herzerkrankung), sondern helfen auch, ein Normalgewicht zu halten oder dieses zu erreichen. Übergewicht spielt bei der Schuppenflechte nämlich auch eine Rolle und kann sie fördern. Auch Alkohol hat negative Auswirkungen auf die Schuppenherde der Psoriasis und sollte eher gemieden werden.
Welche Cremes helfen bei der Schuppenflechte?
Ein gängiger Therapieansatz ist es, die Betroffenen nur lokal, also an der Stelle, an der die Haut sichtbar verändert ist, zu behandeln. Zum einen versucht man, die Schuppen mithilfe von salicylsäure- oder ureahaltigen, also harnstoffhaltigen, Cremes zu lösen. Hierbei kann auch ein Ölbad helfen. Es gibt auch salicylsäure- und harnstoffhaltige Shampoos für Menschen, bei denen auch die Kopfhaut betroffen ist.
Gegen die Entzündung und Schuppenbildung kommen Cremes und Lotionen mit verschiedenen Wirkstoffen zum Einsatz, die vom behandelnden Arzt verschrieben werden:
- Vitamin-D3-Analoga sind das wichtigste Medikament zur langfristigen Therapie zu Hause. Sie bremsen die Vermehrung der Hornzellen der Haut und beeinflussen das Immunsystem.
- Glukokortikoide können mit dem Vitamin D kombiniert werden. Sie haben eine entzündungshemmende Wirkung, führen allein jedoch nicht zum kompletten Abheilen der Hautschäden.
- Dithranol bewirkt vermutlich ein Absterben der Hornzellen. Es wird aufgrund seiner Färbung und hautirritierenden Wirkung meist nur im Rahmen einer Krankenhausbehandlung eingesetzt.
Lichttherapie – wenn Cremes nicht mehr helfen
Zusätzlich zu der lokalen Therapie können Betroffene eine Lichttherapie machen. Es gibt verschieden Formen der Lichttherapie:
- Zum einen können UV-B-Strahlung und lokale Cremes miteinander kombiniert werden.
- Zum anderen gibt es die sogenannte Photochemotherapie (PUVA), bei der die Haut zunächst mit dem Wirkstoff Psoralen lichtempfindlicher gemacht und dann mit UV-A-Strahlung bestrahlt wird.
Daneben gibt es noch weitere Therapiemethoden, wie die Elektrotherapie, bei der die betroffenen Hautareale in mit Wasser gefüllten Wannen leichtem Wechselstrom ausgesetzt werden. Die Balneo-Photo-Therapie kombiniert eine Badetherapie, häufig durchgeführt mit Solewasser, mit einer Lichttherapie.
Systemische Behandlung mit Medikamenten
Reagiert die Schuppenflechte weiterhin nicht auf die Therapie, gibt es die Möglichkeit, eine systemische Behandlung einzusetzen. Hierbei werden die Medikamente nicht mehr äußerlich in Form von Salben oder Cremes auf die betroffenen Hautstellen aufgetragen, sondern in Form von Tabletten oder Ähnlichem eingenommen.
Die nachfolgende Aufzählung gibt eine Übersicht über die wichtigsten Wirkstoffe:
- Acitretin wirkt insbesondere bei der pustulösen Form sehr gut. Bei anderen Formen ist es sinnvoll, Acitretin mit beispielsweise einer Lichttherapie zu kombinieren. Auf gar keinen Fall darf Acitretin in der Schwangerschaft eingenommen werden!
- Methotrexat hilft bei schweren Psoriasisformen und der Psoriasis-Arthritis, kann jedoch starke Nebenwirkungen haben. Deswegen müssen während der Einnahme Kontrollen (zum Beispiel der Leber- und der Knochenmarkswerte) durchgeführt und auf die richtige Dosis geachtet werden.
- Ciclosporin A ist ein Immunsuppressivum und wird auch bei schweren Formen der Schuppenflechte eingesetzt.
- Apremilast wirkt entzündungshemmend.
- Biologika wie Etanercept und Adalimum unterdrücken bestimmte Stoffe (Interleukine, Tumornekrosefaktor und ähnliche), die sonst an der vom Immunsystem hervorgerufenen Entzündungsreaktion mitwirken.
- Fumarate hemmen ebenfalls die Reaktion des Immunsystems. In Deutschland werden Präparate mit Dimethylfumarat sowie Mittel mit einer Kombination aus Dimethylfumarat und drei Salzen von Ethylhydrogenfumaraten eingesetzt.
Hausmittel gegen Psoriasis?
Verschiedene Hausmittel sollen bei Schuppenflechte helfen, die Symptome zu lindern. Dazu gehören Bäder mit Meersalz oder die Einnahme von Fischöl oder Apfelessig. Wissenschaftlich belegt ist die Wirkung solcher Hausmittel jedoch nicht.
Psoriasis-Arthritis – was ist das?
Die Veränderungen des Immunsystems im Rahmen einer Schuppenflechte können auch zu einer Arthritis – also einer Gelenkentzündung – führen. Vermutlich bewirkt eine Immunreaktion die Veränderung der Gelenksflüssigkeit. Es bilden sich neue Gefäße und Bindegewebszellen im Gelenkspalt, was die Entzündung hervorruft. Auch hier ist der genaue Entstehungsmechanismus jedoch noch nicht bekannt.
Die Psoriasis-Arthritis tritt bei ungefähr einem Drittel der Menschen mit Psoriasis auf. Welche Gelenke betroffen sind, ist sehr unterschiedlich. Meist zeigt sie sich jedoch nur an wenigen Gelenken und tritt schleichend auf.
Die Anzeichen für eine Arthritis sind:
- Schwellungen
- Wärme
- Druckschmerz
- Veränderung der Gelenkform (wenn die Arthritis lange besteht)
- Symptome eines Weichteilrheumatismus (Schmerzen im Umkreis des Gelenkes, Fußschmerzen, Sehnenscheidenentzündungen, …)
Die Anzeichen des Weichteilrheumatismus unterscheiden die Psoriasis-Arthritis von der rheumatoiden Arthritis ("Rheuma").
Entzündungshemmende Medikamente reichen meist zur Therapie der Psoriasis-Arthritis aus. Eine Heilung ist jedoch nicht möglich.
Einteilung der Psoriasis: Formen
Man unterscheidet die Typ-I-Psoriasis, die vor dem 40. Lebensjahr beginnt, und die Typ-II-Psoriasis mit einem späteren Krankheitsbeginn. Diese verläuft meistens etwas milder.
Außerdem werden verschiedene Verlaufs- und Manifestationstypen unterschieden. Die häufigste Form ist die Psoriasis vulgaris. Alle anderen Formen werden in der Literatur zum Teil als Sonderformen dieser Variante betrachtet. Das häufigste Hautbild ist die Plaque-Typ-Psoriasis, bei der sich die oben beschriebenen Hautveränderungen zeigen.
Psoriasis guttata
Statt Psoriasis guttata wird auch der Name eruptiv-exanthematische Psoriasis verwendet. Hervorgerufen wird diese Form vor allem durch eine Infektion mit Streptokokken, die oft Kinder und Jugendliche betrifft. Auf der Haut fallen tropfenförmige Hautveränderungen auf, die deutlich häufiger als bei der Psoriasis vulgaris auch das Gesicht betreffen können. Ein Übergang in eine Psoriasis vulgaris ist ebenso möglich wie das Abheilen nach wenigen Wochen.
Psoriasis inversa
Hierbei handelt es sich um eine wenig schuppende Form der Schuppenflechte, die hauptsächlich die Beugeseite von Armen und Beinen betrifft.
Psoriasis capitis (Psoriasis capillitii)
Die Schuppenflechte befällt bei diesem Typen nur oder auch die Kopfhaut. Klassischerweise hören die krankhaften Hautveränderungen scharf begrenzt an der Haargrenze auf.
Psoriasis cum pustulatione
In einem Schub der Psoriasis vulgaris können in den Plaques auch Pusteln auftreten. Meist wird eine solche Veränderung durch Triggerfaktoren wie Infekte oder Hormonschwankungen ausgelöst. Das Hautbild ist der Psoriasis pustulosa ähnlich, verläuft jedoch wesentlich milder.
Psoriasis pustulosa
Bei der Psoriasis pustulosa wird derzeit erforscht, ob es sich tatsächlich um eine Form der Schuppenflechte handelt oder ob es nicht viel mehr eine eigenständige Erkrankung ist.
Man unterscheidet beim pustulösen Typ eine seltene generalisierte und eine lokalisierte Form:
- Bei der generalisierten Form (Psoriasis pustulosa generalisata) treten weiße Plaques an der Mundschleimhaut auf. Außerdem entwickeln sich eine Erythrodermie, also eine Rötung der gesamten Hautoberfläche, sowie weiße, zusammenlaufende Pusteln am ganzen Körper. Für die Betroffenen besteht Lebensgefahr.
- Die lokalisierte Form (Psoriasis pustulosa palmoplantaris) betrifft Hände und Füße der Erkrankten. Auch hier finden sich Pusteln auf geröteter Haut. Sie ist nicht lebensbedrohlich und tritt häufig bei Rauchern und Raucherinnen auf.
Seltene Formen der Schuppenflechte
Weitere seltene Formen der Schuppenflechte sind:
- Seborrhiasis: in Regionen mit vielen Talgdrüsen, mehr fettig als schuppend
- Psoriasis intertriginosa: betrifft hauptsächlich Hautfalten und kann mit Hautpilzen verwechselt werden
- Erythrodermische Psoriasis: häufig ohne Schuppung auftretende Rötung der gesamten Haut, kann tödlich verlaufen
- Acrodermatitis suppurativa: pustulöse Form der Fingerspitzen und Nägel